É A MELHOR PLATAFORMA DE ESTUDO E AUTO-AVALIAÇÃO VINCULADA PARA MÉDICOS E ESTUDANTES DE MEDICINA
Escolher a tematica (coloca trÊs letras e depois escolhe a opÇÃo):
ASSISTE NOSSOS TUTORIAIS
PROCURAR QUESTÕES PELA PALAVRA CHAVE
Menino com idade de 4 anos hospitalizado com quadro de desidratação sem sinais de choque. Apresenta ao exame físico quadro de magreza acentuada, de acordo com as novas curvas da OMS. Leve leucocitose pelo hemograma, glicose 40mg/dl, sódio 120 mEq/l. A conduta imediata é:
A. prescrever fase rápida de hidratação venosa
B. realizar correção imediata da hipoglicemia
C. iniciar a TRO
D. administrar sódio em altas doses
E. administrar potássio antes de iniciar a TRO
RATING: 2.94 ![]()
Menino com idade de 4 anos hospitalizado com quadro de desidratação sem sinais de choque. Apresenta ao exame físico quadro de magreza acentuada, de acordo com as novas curvas da OMS. Leve leucocitose pelo hemograma, glicose 40mg/dl, sódio 120 mEq/l. A conduta imediata é:
A. prescrever fase rápida de hidratação venosa
INCORRETO: A fase rápida de hidratação venosa geralmente é reservada para casos de desidratação grave com sinais de choque. Este paciente não apresenta choque, por isso esta não é a prioridade imediata.
B. realizar correção imediata da hipoglicemia
CORRETO : A hipoglicemia representa um risco imediato para o paciente, pois baixos níveis de glicose podem levar a complicações graves como convulsões e danos neurológicos. Portanto, a correção imediata da hipoglicemia é necessária
C. iniciar a TRO
INCORRETO : Iniciar a TRO é adequado para a reidratação em casos de desidratação leve a moderada sem choque, mas neste caso, a correção da hipoglicemia é uma prioridade mais urgente
D. administrar sódio em altas doses
INCORRETO : A correção da hiponatremia deve ser feita com cuidado para evitar riscos como a síndrome da desmielinização osmótica. Não é uma prioridade em comparação com a correção da hipoglicemia
E. administrar potássio antes de iniciar a TRO
INCORRETO : Não é adequado corrigir potássio antes de tratar hipoglicemia ou antes de avaliar adequadamente o balanço ácido-base e eletrólitos; e não é prioritário antes da correção da glicemia.
Gabarito: B
RATING: 3.02 ![]()
- Recém-nascido de baixo peso (RNBP) (0,008 p): PN inferior a 2.500 g (0,008 p), independentemente da IG (0,008 p), com duas categorias:
- RN de peso extremamente baixo ao nascer (0,008 p) (PN < 1.000 g) (0,008 p);
- outros RN de baixo peso ao nascer (0,008 p)(PN entre 1.000 g (0,008 p) e 2.499 g) (0,008 p).
- RN de peso extremamente baixo ao nascer (0,008 p) (PN < 1.000 g) (0,008 p);
- Recém-nascido de tamanho excessivamente grande (0,008 p) - RN de PN igual ou superior a 4.500 g. (0,008 p)
Quanto à idade gestacional (IG)
- Recém-nascido pré-termo ou prematuro (0,008 p): é o que tem IG inferior a 37 semanas (0,008 p).
- imaturidade extrema (0,008 p): IG inferior a 28 semanas de gestação (0,008 p);
- outros RN pré-termo (0,008 p): RN de 28 (0,008 p) a 36 semanas (0,008 p) de gestação.
- imaturidade extrema (0,008 p): IG inferior a 28 semanas de gestação (0,008 p);
- Recém-nascido a termo (0,008 p): IG entre 37 (0,008 p) e 41 semanas (0,008 p).
- Recém-nascido pós-termo (0,008 p): IG igual ou superior a 42 semanas (0,008 p).
- RN pós-termo (0,008 p), não grande para a idade gestacional (0,008 p).
Quanto à relação peso/idade gestacional:
- grande para a idade gestacional (GIG) (0,008 p), se acima do percentil 90 (0,008 p);
- apropriado para a idade gestacional (AIG) (0,008 p), se entre o percentil 10 (0,008 p) e 90 (0,008 p);
- pequeno para a idade gestacional (PIG) (0,008 p), se abaixo do percentil 10 (0,008 p).
- com PN abaixo do percentil 10 (0,008 p), porém com estatura acima do percentil 10 para a IG (0,008 p);
- peso (0,014 p) e estatura (0,014 p) ao nascer abaixo do percentil 10 (0,008 p).
- com PN abaixo do percentil 10 (0,008 p), porém com estatura acima do percentil 10 para a IG (0,008 p);
Quanto ao estado nutricional:
- eutrófico (0,008 p): sem sinais de má-nutrição fetal (0,008 p);
- mal nutrido fetal grau I (MNF I) (0,008 p): pele seca (0,008 p), aspecto levemente apergaminhado (0,008 p), apresentando fissuras (0,008 p) e leve descamação (0,008 p), subcutâneo levemente diminuído nos membros (0,008 p);
- mal nutrido fetal grau II (MNF II) (0,008 p): pele seca (0,008 p), apergaminhada (0,008 p), com descamação mais evidente do que no grau I (0,008 p), subcutâneo moderadamente diminuído em membros e tronco (0,008 p). Pele (0,008 p), unhas (0,008 p) e cordão umbilical (0,008 p) impregnados por mecônio verde-amarelado (0,008 p);
- mal nutrido fetal grau III (MNF III) (0,008 p): pele muito ressecada (0,008 p) com descamação lamelar intensa (0,008 p). Subcutâneo muito diminuído em todo o corpo (0,008 p). Pele (0,008 p), unhas (0,008 p) e cordão umbilical (0,008 p) impregnados com mecônio amarelo-acastanhado (0,008 p).
FONTE:
O médico chefe opta por realizar intubação.
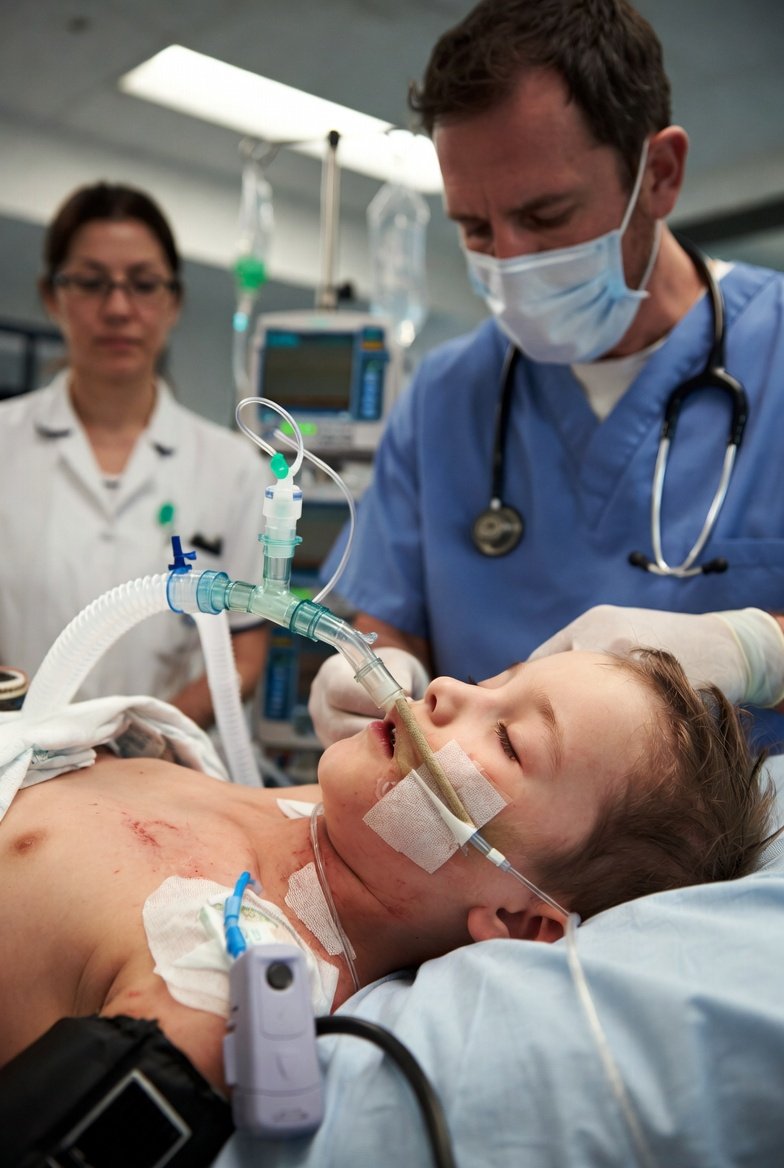
RATING: 2.96
a) O dado clínico que indicou a intubação é a Escala de Coma de Glasgow igual a 10. (0,250 pontos)
b) Duas drogas contraindicadas para a sedação por aumentarem a pressão intracraniana são:
- Ketamina. (0,125 pontos)
- Succinilcolina. (0,125 pontos)
Em discussão resumida sobre as respostas, a intubação em trauma pediátrico com GCS de 10 é justificada pela necessidade de proteção da via aérea em paciente com alteração do nível de consciência, especialmente em contexto de possível lesão craniana, conforme protocolos como PALS e ATLS adaptados para pediatria. Quanto às drogas, a ketamina e a succinilcolina são classicamente evitadas em cenários de risco para hipertensão intracraniana devido a mecanismos como estimulação simpática e fasciculações musculares, respectivamente, embora evidências recentes sugiram nuance no uso da ketamina em pacientes sedados e ventilados.
Todos os direitos reservados. 2026.
A VITÓRIA É SOMENTE SUA! O CAMINHO É NOSSO!
O site misodor.com.br está online desde 04 de novembro de 2008
O nome, o logo e o site MISODOR são propriedade declarada do webmaster
Qualquer conteudo deste site pode ser integralmente ou parcialmente reproduzido, com a condição da menção da fonte.

