A ALIMENTAÇÃO NATURAL
ALEITAMENTO MATERNO: FISIOLOGIA DA LACTAÇÃO E TÉCNICA DE AMAMENTAÇÃO
A) FISIOLOGIA DA LACTAÇÃO
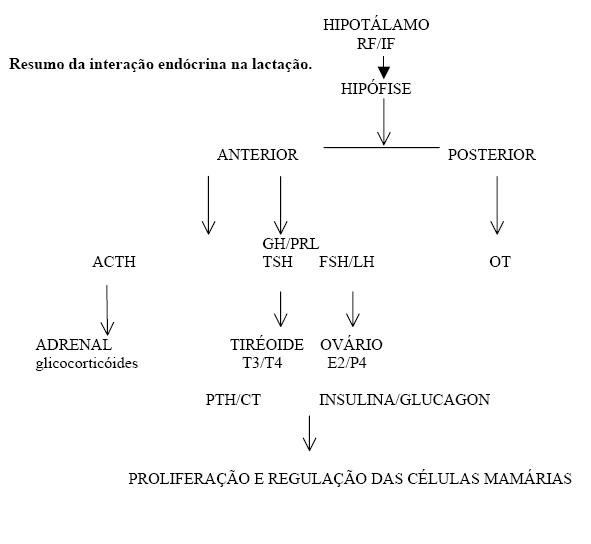
Pós-parto, a cadeia hormonal induz a lactação
Após retirada da placenta caiem os níveis de estrogênio e progesterona e aumenta o PRL.
- PRL induz diferenciação de células pré-secretórias em secretórias
- PRL estimula produção de proteínas lácteas e aumenta seus receptores na glândula mamária
A lactogênese e o mecanismo de inicio da lactação sendo um processo complexo, o mecanismo neuroendócrino não e esclarecido completamente nem hoje.
A lactogênese tem dois núcleos – endócrino e nervoso.
Após o parto, a ausência dos hormônios placentários libera a ação da prolactina. Então, a secreção láctea e um efeito de privação estrogênica.
A lactogênese é o início da secreção de leite. A prolactina (PRL) desempenha um importante papel neste processo, liberando-se quando:
- o mamilo é manipulado, pelo neonato (sucção)
- mediante estimulação mecânica ou manual (ordenha).
Os estímulos sensoriais são levados ao hipotálamo, onde se sintetiza:
- PRF (Fator de Liberação de Prolactina)
- dopamina, principal fator de inibição da prolactina, conhecido também como PIF (Fator Inibidor da Prolactina).
- Há evidência que o VIP (Peptídeo Intestinal Vasoativo) induz a secreção de PRF
Dois fatores possuem relação com a liberação de PRL:
- em primeiro lugar, requer um tempo após o início da remoção do leite para atingir o pico máximo de secreção do hormônio, normalmente de 30 minutos.
- Em segundo lugar, é necessária a remoção permanente do leite em intervalo próximo a 12 horas para estimular a liberação de PRL. Os valores de PRL em circulação diminuem na medida que a lactação avança.
O reflexo de sucção do feto – e o principal fator que favorece a manutenção da secreção láctea.
Ele causa a secreção de:
- ACTH
- Prolactina
- GH (STH)
- Oxitocina
O reflexo de sucção pode ate produzir o aumento da mama e lactação. Tanto em presença quanto em ausência dos ovários o aleitamento (o reflexo de sucção) pode manter sozinho a lactação.
Em principio, o aleitamento, inibindo o FSH e o LH iniba o lado estrogênio, inibindo a menstruação. A inibição do ciclo menstrual nu esta relacionada a quantidade de leite mais sim ao intensidade do estimulo.
A baro-regulação (receptores de pressão dentro dos canais galactóforos) podem ser, também, um mecanismo de regulação da galactopoiese. Foi comprovado que o esvaziamento mamar estimula a secreção do leite, enquanto uma glândula cheia para de produzir.
CONCLUSÃO: O reflexo de sucção e o aleitamento e o principal fator na manutenção e excreção do leite, produzindo aumento da secreção da prolactina, oxitocina, GH e ACTH.
O conteúdo em prolactina aumenta 100% em relação com o nível durante o parto. Já no parto ele e 60% maior que normal.
MICROFISIOLOGIA DA LACTAÇÃO – O QUE ACONTECE AO NÍVEL DO ACINO?
A transformação dos precursores do sangue e do tecido intersticial em constituintes do leite e uma função das células da glândula mamaria e acontece em quatro etapas:
- Exocitose
- Síntese e secreção das gorduras
- Secreção dos íons e da água
- transcitose
EXOCITOSE
E um processo biológico que define a fase secretória da lactação – começa no núcleo das células epiteliais da glândula mamaria, com a síntese de acido ribonucléico mensageiro, especifico para a síntese das proteínas do leite humano.
As moléculas de proteína são transportados no reticulo endoplasmico, depois, são veiculadas pelo sistema Golgi para formar, finalmente, depósitos de proteína, aqui desenvolvendo-se varias reações bioquímicas para a síntese da lactose e proteínas. O aparelho Golgi vira, desse jeito um deposito de leite, e por causa do enchimento dele, a célula mamaria aumenta de volume.
Concomitantemente, no pólo apical dos canais do complexo Golgi formam-se micélios de caseína, pela condensação da proteína. Essas vesículas de leite atravessam a citoplasma e chegam nos canais galactóforos.
A SINTESE E A SECREÇÃO DOS LIPIDIOSOs triglicérides que são sintetizados no reticulo endoplasmico também unificam-se em gotas grandes que caiem no ápice da célula.
Os fragmentos de lipídios encobrem-se numa camada plasmática e chegam como partículas esféricas de gordura. A membrana não esta inerte, ela e formada de fosfolipídios que constituam a principal fonte fosfolipidica do lactente.
Alem disso, esta camada impede as bolhas de gordura aderir uma em outra, para não formar esférulas grandes demais, dificil de secretar.
A SECREÇÃO DOS IONOS E DA AGUA
Este mecanismo consta em transporte direto através da membrana. E próprio para:
- Sódio
- Potássio
- Cloro
- Monosacaridos
- Agua
A TRANSCITOSE DAS MOLÉCULAS DO INTERSTÍCIO E PLASMA
E o processo pelo qual estas moléculas são transferidas nas alveolas mamarias.
A imunoglobulina A, sintetizada pelos plasmocitos, liga-se de receptores específicos da superfície basal das células epiteliais dos alvéolos mamarias e o complexo IGA - receptor e secretado fora das células, formando o que se chama de IgA secretório do leite.
Pela transcitose são secretadas da plasma e do interstício no leite outras moléculas de proteínas, hormônios, fatores de crescimento tipo: insulina, serum-albuminas, prolactina, fator de crescimento insulínico, etc.
O que e importante e que, enquanto a e exocitose e a transcitose são comuns, tanto em glândula mamaria quanto nas outras células secretórias do corpo, o mecanismo de síntese e secreção das gorduras e próprio e especifico. para glândula mamaria.
Também, muito interessante e que o nível das gorduras e o mais variável no leite humano. No entanto, os mecanismos e os motivos desta variação não são bem conhecidas.
Por exemplo, a quantia de ácidos graxos nesaturados com catena cumprida (LCP) secretados no leite das mulheres que nasceram prematuramente parece refletir o necessário destes ácidos graxos para os prematuros. De fato, estes ácidos graxos normalmente são depositados no feto no fim da gestação e o principal papel deles e de desenvolvimento cerebral.
PSICO-FISIOLOGIA DA LACTAÇÃO
O estimulo psíquico e, também, importante para a secreção láctea. E bem conhecido o reflexo de secreção e excreção do leite ao ouvir o nenê chorando. Esse efeito e causado pela secreção reflexa de oxitocina, principalmente.
A produção de leite materno decorre de complexa interação neuropsico-endocrina. Durante a gravidez, estrogênio e progesterona atuam para que as glândulas mamárias fiquem prontas para lactar.
Porém, somente após o nascimento, o efeito inibitório desses hormônios sobre a prolactina cessa.
O que promove produção láctea é a sucção do lactente, isto é, quanto mais o lactente suga, mais leite será produzido. Terminações nervosas areolares levam estímulos para a adenohipófise (hipófise anterior) que produz prolactina, que atua nas células alveolares mamárias produzindo o leite materno.
A amamentação não é um ato simples, e sim um fenômeno psicossomático. Estando a nutriz apoiada, confiante, informada, com disponibilidade física e emocional, a continuidade dos estímulos da sucção desta vez chegam a neuro-hipófise (hipófise posterior) que libera ocitocina que age sobre as células mioepiteliais promovendo o reflexo de descida do leite.Este reflexo é bloqueado pelo estresse, pela baixa auto-estima, pelo medo, dor, falta de apoio.
Esta inibição é mediada pela adrenalina em nível da célula mioepitelial e pela noradrenalina no eixo hipotálamo-hipofisário.
O leite materno posterior, fruto da ejeção láctea, é duas a três vezes mais rico em lipídeos que o primeiro leite (anterior)Isto permite que o lactente fique mais nutrido, ganhe mais peso e aumente o intervalo das mamadas, chorando menos e tranqüilizando a nutriz.
TÉCNICA DE AMAMENTAÇÃO
Há várias posições para amamentar, mas o importante é o conforto materno e a execução da técnica adequada.
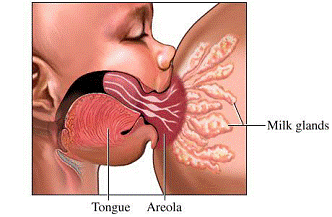
Ao oferecer o seio, o recém nascido deve abocanhar toda a aréola, com o queixo encostado no peito da mãe. Isso evita o aparecimento de fissuras e permite o esvaziamento dos seios lactíferos situados sob a aréola
Para observar se o posicionamento e a técnica estão adequados, é necessário verificar a posição da mãe, que deve estar relaxada, confortável e bem apoiada. O bebê deve ter seu corpo voltado para a mãe e sua boca deve estar centrada em frente ao mamilo, seus lábios devem estar virados para fora e sua língua sobre a gengiva inferior.
Quando o bebê termina de se alimentar,o mamilo deve apresentar-se levemente alongado e redondo.
Além dessas, outras medidas também são importantes:
- Horário: a criança deve ser amamentada sempre que estiver com fome e durante o tempo que quiser (em livre demanda).
- Alternância: oferecer os dois seios em cada mamada, começando sempre pelo que foi oferecido por último na mamada anterior. Esta prática tem como objetivo promover o melhor esvaziamento das mamas e conseqüentemente maior produção de leite, e uma quantidade adequada de gordura a cada mamada.


POSIÇÃO POSIÇÃO POSIÇÃO
SENTADA SENTADA DEITADA
INVERSACUIDADOS APÓS A MAMADA
Após a mamada, deve-se deixar a criança em posição mais elevada, para que ela possa expelir o ar que engoliu durante a amamentação.
Para evitar que o leite regurgitado sufoque o bebê, é necessário colocá-lo de lado no berço algum tempo.
O bebê em aleitamento materno costuma evacuar toda vez que mama, podendo ter fezes líquidas, explosivas, alaranjadas ou mesmo esverdeadas (reflexo gastro-cólico exacerbado).
Em outro momento, alguns, no entanto, podem ficar de cinco a sete dias sem evacuar.
Ambas as situações são normais.
Regurgitações também podem ocorrer após as mamadas sem maiores problemas, desde que não sejam acompanhadas de broncoespasmo.
OBSTACULOS DA AMAMENTAÇÃO
1) PRÁTICAS DOS PROFISSIONAIS DE SAÚDE
- Treinamento pobre
- Falta de habilidades clínicas e em aconselhamento
- Pouco conhecimento dos profissionais de saúde
- Condutas inadequadas
2) É TRISTE, MAS E ABSOLUTAMENTE VERDADE QUE:
- 23% dos residentes em pediatria e 54% dos residentes em ginecologia/obstetrícia nunca assistiram a uma aula de AM
- Metade dos residentes “seniors” fez no mínimo cinco aconselhamentos em AM durante a residência.
- Menos de 20% ensinaram técnica de amamentação para as mães.
3) MITOS:
- Leite fraco
- leite salgado
- pouco leite
- arrotar ao seio
- a minha família "não é boa em leite"
"LEITE FRACO" ???
Reafirmar que leite fraco nÃo existe!!!
É uma das queixas mais comuns entre as lactantes e parece ser decorrente da associação entre o aspecto físico do leite materno e seu valor nutricional.
O aspecto translúcido do leite no início de cada mamada é interpretado como ausência de substâncias nutritivas quando comparado ao aspecto opaco do leite de vaca.
MEDIDAS:
- Uma das maneiras de levar a mãe a desfazer a idéia de leite fraco é propor que ela observe a coloração de seu leite no início e no final de uma mamada. O leite posterior apresenta coloração amarelada.
- Deve-se pesar a criança e ver a velocidade do ganho ponderal, cuidando para não supervalorizar a pesagem, criando ansiedade na mãe. Mais importante que a situação do peso e relação às curvas, é o traçado do crescimento sejam em linha ascendente.
- Perguntar se, quando a criança suga, a mãe sente cólicas e/ou vaza leite pelo outro seio. Esta é uma boa forma de saber se o reflexo da descida do leite está funcionando.
- Se existem problemas emocionais, o apoio e compreensão por parte da equipe de saúde podem favorecer o reflexo da descida do leite
Recomendar à mãe para tentar repousar entre algumas mamadas, sobretudo no período da tarde. Beber mais líquidos, não deixando de tomar-Ios quando tem sede. É muito comum ter sede no início das mamadas.
"POUCO LEITE"???
Na maioria das situações a pouca produção de leite é causada por erro na técnica de amamentação e ou pela baixa freqüência da sucção das mamas. O diagnóstico é feito pela observação da mamada do bebê.
QUANDO FALAMOS DE HIPOGALACTIA VERDADEIRA?
Hipogalactia secundária:
Se o recém nascido, após esgotar as duas mamas:
- não se mostra satisfeito
- dorme mal
- acorda chorando
- urina menos de oito vezes ao dia
- perde peso
Neste caso, não é necessário utilizar drogas para aumentar o volume do leite; basta manter a sucção freqüente, durante 3 ou 4 dias, se necessário a cada hora.
Hipogalactia primária: quando os sintomas do recém nascido já citados ocorrem por problemas da glândula mamária. Geralmente é rara, até mesmo em casos de mamoplastia, em que o volume do leite pode ser reduzido por oclusão dos ductos lactíferos.
"NÃO TENHO LEITE"????
A queixa - "não tenho leite" é comum entre as lactantes. Entretanto, a ausência total de produção láctea (agalactia) é extremamente rara na espécie humana. O volume e o fluxo de leite aumentam até o 15° dia pós-parto e geralmente atingem seus níveis máximos até a sexta semana. O volume diário da produção láctea é suficiente para a satisfação do lactente até os seis primeiros meses de vida e está relacionado com a freqüência da sucção. A sensação de peito vazio, principalmente após o parto, reforça o mito de não ter leite.
Vale lembrar, que, quanto antes amamentar, mais cedo ocorrerá a apojadura. O colostro freqüentemente não é valorizado pelas puérperas, porém é vital para o bebê. Quanto menor for o período de separação mãe-filho, mais rapidamente se dará a apojadura."O PEITO CAI"????
O comprometimento estético da mama parece decorrer das alterações gravídicas e não do fato da mulher amamentar ou não.
Uma medida preventiva é o uso constante de sutiã de alças largas que promove boa sustentação dos seios."CERVEJA PRETA AUMENTA A PRODUÇÃO DE LEITE"????
São popularmente citados alguns alimentos como responsáveis pelo aumento da produção láctea, como canjica, cerveja preta e leite.
Não há evidências que algum tipo específico de alimento aumente a produção do leite.
A nutriz tem necessidade de maior reposição hídrica que pode ser feita através da ingestão de líquidos como água, sucos, sopas, refrescos e outros. É importante ressaltar que a cerveja preta é uma bebida alcoólica, devendo ser evitada. Também não devem ser promovidas mudanças drásticas no hábito alimentar, tanto de gestantes como de nutrizes. O aumento da ingestão de leite de vaca pela nutriz, por exemplo, pode provocar alergia no recém nascido ao leite de vaca, mesmo em bebês amamentados exclusivamente no peito.
CAUSAS DO DESMAME PRECOCE
Observou-se nas décadas de 50-70, um declínio na prática do aleitamento materno, devido a fatores sociais, econômicos e culturais.
O leite materno foi substituído pelo leite de vaca, geralmente diluído e contaminado, inadequado ou por fórmulas infantis que se diziam "maternizadas" ou "humanizadas".
Estes termos, bem como qualquer espécie de promoção comercial de alimentos para lactentes, mamadeiras e bicos são proibidos, seguindo recomendação de uma resolução da OMS de 1981- Código Internacional de Comercialização de Substitutos do Leite Materno.
No Brasil, desde 1988 há a NORMA BRASILEIRA DE COMERCIALIZAÇÃO DE ALIMENTOS PARA LACTENTES que regula o marketing de produtos que interferem com a amamentação.
Vários estudos demonstraram e confirmaram que o aleitamento materno é uma das medidas de maior impacto e menor custo na diminuição da mortalidade infantil, constituindo-se em uma das Ações Básicas de Saúde, desenvolvidas pelo Ministério da Saúde.
O incentivo, a defesa e o suporte ao aleitamento matemo devem ser ações desenvolvidas desde o período do pré-natal, com orientação às gestantes quanto aos benefícios do leite materno, orientação sobre técnicas de como dar o peito, apoio e acompanhamento do bebê após o nascimento.
De acordo com a OMS e UNICEF: "Os motivos alegados pelas mães para não amamentar ou para interromper a amamentação precocemente, indicam que existe uma falta generalizada de conhecimento do processo fisiológico da lactação, e do fato de que a maioria das mães pode amamentar e produzir leite suficiente para o seu filho.
A amamentação não é instintiva no ser humano - tem que ser aprendida - e, mães que aleitam precisam também de reforço e apoio constante".
Os temores, as crendices, as inseguranças e a preocupação estética decorrem da falta de informações e de estímulos para enfrentar as dificuldades que surgem.
IMPORTÂNCIA DA PREVENÇÃO DA HIPOGALACTIA E MASTITE
1) HIPOGALACTIA
Definição: e o desequilíbrio entre a produção materna de leite e o necessário do nenê.
Classificação:
Primaria:
- hipoplasia mamária,
- deficiência nutricional,
- doenças consumptivas,
- fatores psicossomáticos
- doenças psicossomáticos
HIPOPLASIA MAMARIA
É a evolução incompleta das mamas.
ETIOLOGIA:
Falha no desenvolvimento aparece em síndromes genéticos ou em caso de aumento dos receptores androgênicos.
Causas iatrogênicas:
- traumatismos,
- lesões infecciosas,
- radioterapia
- abscessos.
Secundaria:
Deficiência de sucção.
As causas secundárias podem ser a inversão papilar (causa materna) ou lábio leporino (causa fetal)
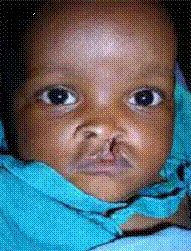
LABIO LEPORINO INVERSÃO PAPILARDIAGNOSTICO DA HIPOGALACTIA:
Esta baseado em dois elementos:
- Estagnação da curva ponderal do nascido
- Vários sinais de insatisfação durante a amamentação.
TRATAMENTO:
O melhor e a oxitocina nasal (spray Syntocinon)
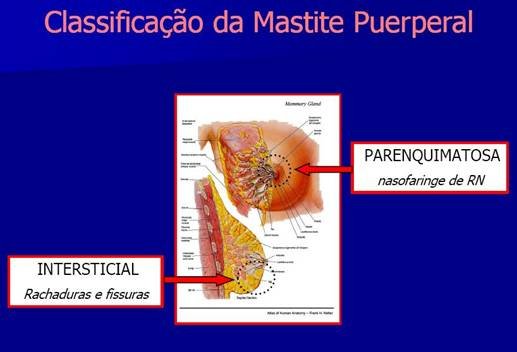
2) MASTITE PUERPERAL
Freqüente entre a 3a e 6a semana pós-parto. Tem uma incidência avaliada entre 3-33% das gestações.
Etiologia é infecciosa:
Agentes etiológicos:
- Staphylococcus aureus (60-80%)
- Streptococcus β-hemolítico,
- Haemophylus,
- E. Coli
- Bacteróides
CLASSIFICAÇÃO:
A mastite puerperal pode ser classificada em parenquimatosa e intersticial.
Fatores predisponentes:
- Fissura mamilar (47%)
- Ingurgitamento mamário (46%)
- Baixa escolaridade (51%)
- Baixa renda (63%)
- Primiparidade (57%)
- Atividade domiciliar sem apoio (66%)
- Não amamentaram anterior (67%)
- Falta de orientação sobre aleitamento (50%) e ordenha (56%)
DIAGNOSTICO:
O diagnostico da mastite puerperal pode ser feito pelo exame clinico e pelo contagem das bactérias e leucócitos no leite
CONTAGEM DAS BACTERIAS/LEUCOCITOS:
LEUCÓCITOS
BACTÉRIAS
ESTASE LACTEA
< 106 per ml leite
<103 per ml leite
INFLAMAÇÃO NÃO INFECCIOSA
> 106 per ml leite
<103 per ml leite
MASTITE PUERPERAL
> 106 per ml leite
>103 per ml leite
Diagnóstico Clínico
Alguns dados clínicos podem sugerir uma mastite puerperal.
- Aumento da densidade
- Hipertermia
- Hiperemia
- Dor
- Manifestações sistêmicas
TRATAMENTO:
A) MEDIDAS GERAIS:
- Manutenção da amamentação
- Esvaziar as mamas
- Elevação das mamas
- Tratamento das fissuras
B) ANTIBIOTERAPIA
- Cefalexina 500 mg 6/6 hs VO, 7-10 dias
- Clindamicina 300 mg 6/6 hs VO, 7-10 dias
- Quadros graves: Oxacilina 500 mg 4/4 hs EV
Vai associar também analgésicos e antiinflamatórios, como vai ser o caso.
O mais importante tratamento, porem, e aquele profilactico que inclui as seguintes normas higiênicas:
- PEGA E POSIÇÃO ADEQUADAS
- EXERCÍCIOS PARA EXTERIORIZAÇÃO DA PAPILA
- SUSPENSÃO DAS MAMAS
- LIMPEZA
- MASSAGEM E ORDENHA
- TRATAMENTO DA FISSURA MAMILAR
Atenção ! Muitas vezes a mastite puerperal esta confundida com o carcinoma inflamatório de mama.
Tem que fazer um diagnostico diferencial muito competente que elimina a possibilidade de tratar um carcinoma como se fosse uma infecção e do contrario – o que constitua um erro lamentável.SEMELHANÇAS:
- Podem acometer mulheres da mesma faixa etária.
- Cursam com aumento da sensibilidade mamária, edema, calor e eritema locais.
- Alterações mamográficas inespecíficas.
- É comum o acometimento das cadeias axilares.
DIFERENÇAS:
MASTITE PUERPERAL
CARCINOMA INFLAMATORIO
Respeita a anatomia segmentar da mama
Acomete mais de um terço da mama
Manifestações sistêmicas
Ausentes ou fracas
Leucocitose com desvio a esquerda
Não associa leucocitose
Resposta a antibióticos
Não responde a antibioticos
Não associa achatamento papilar
Achatamento papilar
E) AS CARACTERISTICAS DO LEITE HUMANO
O leite humano e considerado o alimento ideal para a nutrição do lactente ate o sexto mês de vida, sendo especifico para cada espécie.
O valor energético: 67 kcal/100 ml
Esta e um valor médio, normalmente ele esta entre 64 – 72,3 kcal/100 ml
O conteúdo do leite humano muda com a idade da criança, representando um modo de adaptação ás necessidades dele.
O lactente precisa de 97,5 kcal/kcorp/dia.
As necessidades energéticas são cumpridas pelo conteúdo perfeitamente adequado de macronutrientes (proteínas, lipídios, hidratos de carbono).
O colostro tem mais proteínas que o leite mais tardio, porque ele esta adaptado exatamente para as necessidades dos recém-nascidos
1) AS PROTEINAS DO LEITE HUMANO
Colostro.........................2 g/100 ml
Leite...............................1,1 g/100 ml
Quais são as proteínas do leite humano?
- Seroproteinas
- Caseína
- Lipoproteínas (aqueles proteínas das membranas das bolhas de lipídios)
- Proteínas celulares
Clasicamente se considerava que o raporto caseína/seroproteinas e invariável no leite humano, mas comprovou-se que não e verdade, de fato, o raporto esta variável, entre 10/90 e 50/50, dependendo do momento da lactação.
No entanto, o que parece a ser estável mesmo e o nível de aminoácidos essenciais (53%).
O nitrogênio não-proteico (20-30% de toda quantidade) e no nível mais alto que no leite de qualquer mamífero. De fato, o nitrogênio não protéico e exatamente aquele incluído nestes aminoácidos, que não foram ainda englobados em cadeias peptídicas, por isso chamando-se de não protéico.
Os mais importantes:
- glutamina e a fonte de acido alfa-ceto-glutarico necessário ao ciclo dos ácidos tricarboxilicos – substrato energético para o enterócito e elemento de facilitação para o zinco;
- taurina – melhora a absorção dos lipídios, favorece a colonização do intestino com lactobacilo bífido, e neuromodulador e neurotransmitor. Taurina nunca é englobada em proteínas, mas a concentração dela e mais elevada no colostro.
PROTEINA
COMPONENTES
CONCENTRAÇÃO
Caseina
Beta-caseina
200-476 mg/100 ml
Gamma-caseina
Traços
Kappa-caseina
30 mg/100 ml
Alfa-s1-caseina
Traços
Proteinas do soro de leite
Alfa-lactalbumina
50-480 mg/100 ml
Seroalbumina
20-177 mg/100 ml
Lactoferina
130-1650 mg/ml
Feritina
2,1-900 mcg/100 ml
IgA secretório (sIgA)
26-4080 mg/100 ml
Proteínas derivados das células
10 mg/100 ml
Outras proteínas
variável
2) OS CARBOIDRATOS DO LEITE HUMANO
São mono-, di- e polissacarídeos. Junto com elas encontram-se glicoproteinas e glicoesfingolipidios.
O principal constituinte entre os carboidratos é a lactose (uma molécula de glicose e uma de galactose) a concentração dela sendo em volta de 6-7 g/100 ml.
A lactose tem funções em:
- função energética
- estimular a lactase intestinal
- única fonte de galactose (que tem função em mielinização)
- favorece a metabolização do cálcio e fósforo
- diminui o pH intestinal (fermentação)
Oligossacarídeos, representadas por 9 estruturas, a mais importante sendo a ginolactose, têm papel de fator bífido (proteção intestinal).
3) OS LIPIDIOS DO LEITE HUMANO (3 – 6 g/100 ml)
Em proporção de 98-99% são TRIGLICÉRIDES, enquanto o colesterol e os fosfolipídios somente 1-2%.
A proporção delas varia demais, sendo dois períodos de crescimento – uma ate 21-a dia depois o parto e mais uma depois 3 meses (provavelmente para acertar o necessário calórico que aumenta).
Alguns autores chamaram esse aumento do lipídio o “fator de saciedade”.
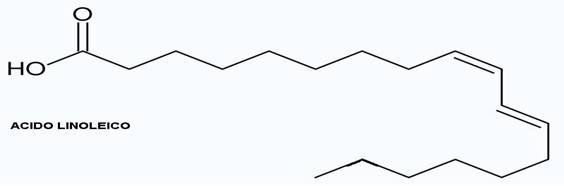
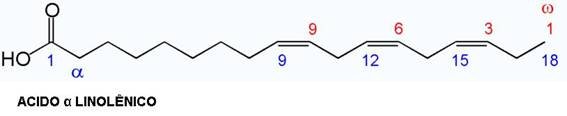
QUANTO OS ÁCIDOS GRAXOS COM CATENA CUMPRIDA, esta já conhecido que eles são em quantidade maior no colostro. Enquanto a quantidade dos ácidos graxos não-saturados diminui durante o período de amamentação, o único que fica no mesmo nível e o acido linoléico.
OS ÁCIDOS GRAXOS NÃO SATURADOS com catena cumprida tem uma concentração de 25-42 mg/100 ml eles são os precursores estruturais das prostaglandinas, leucotrienas e tromboxanos.
COLESTEROL: A concentração de colesterol do leite humano diminui durante a lactação, chegando ate 10-20 mg/100 ml no leite maduro.
O colesterol e componente importante das membranas celulares, precursor dos ácidos biliares, dos hormonios sexuais, da vitamina D3 tambem, e tem um papel extremamente importante para a mielinização do SNC.
4) OS ELETRÓLITOS DO LEITE HUMANO
A composição e diferente pelo momento da lactação.
- O SÓDIO E O CLORO - têm níveis mais altos no colostro, enquanto no leite maduro a concentração diminui.: 12 mmol/l por sódio, 17 mmol/l por potássio, 13 mmol/l por Cl
- CALCIO – considerado o principal mineral do leite tem uma concentração extremamente variável durante a lactação. O cálcio e ligado de gorduras (20%) serumproteinas (43%) frações com peso molecular baixo (33,3%) e 2,3% e ligado de caseína.
- O FÓSFORO e ligado preferencialmente de IgA e de lactoferina.
Porem o que e constante e o raporto Ca/P:
- 2,0 no colostro
- 2,7 no leite maduro
- A CONCENTRAÇÃO DO MAGNÉSIO e variável, também, em media 35-40 mg/l.
- O CONTEUDO EM FERRO do leite humano diminui logarítmico com o período de lactação (entre 65 e 5000 mcg/l, mas não tem nenhuma relação com o nível sérico da mãe. Um percentil de 1-4% do ferro do leite e ligado de lactoferina.
O que e importante e que, praticamente somente ate a idade de 4 meses os depósitos de ferro presentes ao nascimento são suficientes. Depois esta idade o lactente vai depender do aporto diário de ferro (no caso do prematuro, esse intervalo e 2-3 meses somente). O que e curioso, e que o aporto de ferro pelo aleitamento e somente de 0,30 mg/dia, NO ENTANTO NÃO APARECE ANEMIA – sendo a rentabilidade com qual o ferro e absorvido e usado (49%). A absorção excelente do ferro não foi totalmente explicada – parece que tem uma forte relação com o nível de lactose e lactoferina, e a “concorrência” reduzida (níveis baixos de caseína, fosfato e cálcio). Também seria importante a flora intestinal do lactente alimentado naturalmente, bem diferente de aqueles alimentados com formulas.- O ZINCO e um importante componente das algumas enzimas.
- Também achamos cobre, selênio, iodo fluoro, vitaminas lipo- e hidro- solúveis.
5) FATORES FUNCIONAIS DO LEITE MATERNO
Chama-se de fatores funcionais do leite todos os princípios implicados na imunidade.
- peptídeos biologicamente ativas – representadas por:
- peptídeos tireo-paratireoidianos, calcitonin-like
- peptídeos reguladores gastrointestinais
- hormônios hipotálamo-hipofisarios de crescimento
Podemos falar de um verdadeiro sistema imunológico do leite humano, com papel de proteção – fatores com ação antimicrobiana:
- Lactoferina
- Lisozima
- Fibronectina
- IgA secretório
- Mucina
- A fração 3 do complemento
- Oligossacarídeos
- Lipídios
IgA, lactoferina e o lisozima têm um importante papel protetor.
Os oligossacarídeos favorecem o desenvolvimento da flora intestinal especifica, caracterizada pelo crescimento do lactobacilo bífido. Esse lactobacilo mantém um pH acido dentro do intestino, favorecendo a proteção contra as infecções intestinais – de fato, o mecanismo e a inibição da adesão das bactérias no parede intestinal – o que e o principal momento no desenvolvimento das infecções.
O muco do leite materno impede a aderência do rotavirus e das bactérias da superfície intestinal. O rotavirus e a causa mais comum de infecção intestinal nos lactentes.
Devido a esse sistema imune a taxa de afecções gastrointestinais e evidente menor que do lactente alimentado artificial, e nas famílias pobres isto faz diferença.
- As células do leite humano (macrófagos, linfócitos, granulócitos) representam elementos principais da imunidade.
- O colostro tem um sistema imune de anticorpos bem diferente de aquilo do soro da mãe. Isso significa que, provavelmente a secreção dos fatores imunes do leite acontece localmente, dentro da glândula mamaria, então, não trata-se de um passagem passivo do soro materno no leite. O nível da imunoglobulina A diminui de 50 mg/ml ate 1 mg/ml, mas paralelamente o volume da secreção láctea aumenta – então, provavelmente que o nível de IgA que o lactente recebe e constante. Uma parte da IgA do colostro e intracelular, de fato, dentro dos macrófagos. A concentração do IgG do leite e paralelo com a concentração do soro – isto e, provavelmente que a IgG se secreta passivamente mesmo.
- O complemento e as anti-proteases do leite materno tem um papel desconhecido.
Finalmente, foi esclarecido o papel de algumas proteinas biologicamente ativas do leite:
- EGF (epidermal growth factor) – o fator de crescimento epidérmico
- IGF-1 (insulin-like-growth factor) – o fator de crescimento insulin-like
Parece que esses dois hormônios têm papel como fatores de maturação do epitélio intestinal.
LACTOFERRINA e uma glicoproteina do soro que liga o ferro. Ela foi identificada no suco pancreático, lagrimas e suor, mas a concentração substancial dela é no leite humano. O nível dela abaixa, também, se no colostro ela tem um nível de 5-7 mg/ml, no leite maduro ela chega a 1 mg/ml. Cada molécula de lactoferina pode ligar duas moléculas de ferro – no entanto, parece que somente 6-8% da quantidade total e saturada com ferro.
Recentemente a mesma lactoferina foi definida como fator de crescimento EG-PR (enterocyte-growth promoting role). Parece que favorece a absorção do ferro, existindo receptores de lactoferina especio-especifico no intestino mesmo. Isto poderia explicar a raridade da anemia feripriva nos lactentes alimentados natural.
Também, fixando o ferro (elemento absolutamente necessário para o desenvolvimento das bactérias) impedem as infecções dentro do intestino – efeito bacteriostático, e bactericida mesmo para os germes entéricos.
CASEINA (beta caseina) e BSSL (bile salt stimulated lipase) foram classificadas havendo açoes como enzimas, hormonios ou hormon-like.
O leite humano foi considerado o alimento ideal para a prevenção da alergia alimentar nas crianças com risco aumentado de alergia, sendo livre de proteinas estranhas da espécie. No entanto, estudos sobre o leite materno demonstrou que pelo leite materno podem ser transmitidas antígenos alimentarios (proteinas do leite de vaca, proteinas do ovo) em quantidades mensuráveis, suficientes para sensibilizar. Oitenta anos atrás, Talbot já comprovou a relação da enzima do lactente com o consumo materno de chocolate.
F) A DIGESTÃO DO LEITE NO LACTENTE AMAMENTADO NATURALMENTE
A capacidade digestiva do tubo digestivo do lactente e diferente daquela do adulto.
LACTO-COAGULAÇÃO
O primeiro processo, de importância fundamental e a coagulação do leite.
É a primeira transformação que o leite sofre dentro do tubo, e que acontece no estomago mesmo.
A caseina liga-se de cálcio no estomago.
A pepsina (ativada de pH acido, mantido pelo HCl), age sobre o complexo cálcio-caseina e forma caseinato de cálcio. Este é insolúvel, e junto com a gordura e o sal forma o coagulo e precipita no estomago. Ele solta o soro, que e hidrossolúvel.
ATENÇÃO:
Nem tudo o leite ingerido vai ser coagulado. Ela passa direto para o intestino delgado, por isso, a criança pode ingerir mais leite que sua capacidade gástrica.
Os componentes do soro são o que sobra (lactoalbumina, lactoglobulina, gordura, lactose, sais, vitaminas e água).Diferença no modo de coagulação entre o leite de vaca e leite humano:
- O coágulo do LV é dado pela caseína e Ca e do leite enquanto para o LH é por lactoalbumina.
- A riqueza em caseina e cálcio faz que o coagulo de leite de vaca seja mais difícil de digerir
- O coagulo de leite humano este em flocos, não em massa compacta.
O leite de vaca tem uma capacidade superior ao leite materno de neutralizar a acidez gástrica, solicitando uma maior secreção acida desse jeito.
O LH tem poder tampão menor que o LV, portanto o LV neutraliza muito mais a acidez gástrica, o que faz com que necessite de maior secreção para a digestão. A criança com LV sente-se mais saciada, distende mais o abdome, acabando por dormir mais.FATORES QUE MODIFICAM AS CARACTERÍSTICAS DO COÁGULO:
Para tornar-se mais digerível:
- fervura: pode destruir grande parte dos germes que estejam presentes, além de modificar a caseína e precipitar o Ca (diminui o coágulo)
- diluição: modifica a caseína e precipita o Ca
- adição (mucilagens e farináceos): fazem dispersão da caseína, pois facilitam a ação enzimática.
- acidificação (química e biológica): diminui o poder tampão, facilitando a ação da pepsina. Precipita também a caseína.
A farinha não pode ser em excesso.
Os leites em pó (que seguem uma norma rígida) não podem ser adicionados de nada, pois já seguem todos os padrões. Os leites já passaram por estes processos modificadores.
Se diluir o LV, está diluindo tudo. Portanto deve-se acrescentar açúcar e/ou farinha.
Digestão e absorção de proteínas:
- O ácido gástrico é importante na digestão. No lactente e no desnutrido sua produção é pequena, sendo problemático dar LV devido ao seu poder tampão. Com duas horas o estômago já esvaziou, mas persistem resíduos que permanecem cerca de 4 a 5 horas para serem digeridos e/ou esvaziados. Portanto, não há necessidade de amamentar de 3-3 horas (esse tempo é uma média, não se sabe se é realmente certo).
- O esvaziamento gástrico é influenciado por uma série de fatores, por exemplo: o decúbito, LH X LV, tamanho do alimento, entre outros.
- As dipeptidases (produzidas na borda estriada do enterócito) agem nos oligopeptídeos para formar aminoácidos. Os aminoácidos são usados para reconstrução da própria mucosa e para formação de proteínas via fígado.
- Em afecções intestinais, a barreira absortiva pode estar alterada e não chegarem a aminoácidos. Se absorver a proteína íntegra, pode haver processo alergênico, caso seja LV. O LH não causa isto pois é da própria espécie.
Digestão e absorção de gorduras:
90% dos triglicérides são de cadeia longa. Em nutrição de indivíduos com síndromes disabsortivas, é preferível dar ácidos graxos de cadeias média e curta, pela maior facilidade de absorção (acido palmítico e esteárico).
VANTAGENS DA ALIMENTAÇÃO NATURAL:
- O leite materno e a refeição natural para os bebes ao termo, durante os primeiros meses de vida. E tudo tempo disponível na temperatura apropriada, e não necessita preparação. E fresco e não e contaminado, não sendo um fator de risco de contaminação intestinal. Mesmo existindo uma diferença muito baixa entre a taxa de mortalidade geral dos lactentes nutridos naturalmente e artificialmente, o efeito protetivo do leite materno e incontestável.
- O aleitamento materno e associado com menos problemas de nutrição, relacionadas com alergias ou intolerância (como e o caso do leite de vaca). Parece que ate no longo prazo os efeitos alérgicos são menores e as doenças com implicação alérgica são mais raras.
- O leite humano contem anticorpos antivirais e antibacterianos incluindo os anticorpos tipo IgA secretórias, que impedem as bactérias e os vírus aderir de mucosa, substancias que impedem o crescimento e o desenvolvimento viral. E possível que os anticorpos do leite materno sejam implicados, também, na baixa incidência da otite media, da pneumonia, da bacteriemia e das meningites durante o primeiro ano de vida.
- Os macrófagos do leite materno sintetiza lisozima, complemento e lactoferina. A lactoferina e implicada em combater a Escherichia coli intestinal. O leite humano também contem BSSN que mata a Giardia e Entamoeba hystolitica.
- O transfiro de tuberculina sugere transfiro passivo da imunidade celular tipo T.
- O leite materno e o mais próprio reservatório de nutrientes – com a exceção de fluoro e da vitamina D (tardio). Se a água não esta adequamente fluorinada a criança deve receber pelo menos 10 microgramas diário nos primeiros 6 meses de vida, em seguida precisando receber a quantidade adequada mesmo.
- A vitamina K e a vitamina D também tem que ser suplementadas no leite, porque não são em quantidade adequada. Administrar uma pequena quantidade de vitamina K aos recém-nascidos e ate recomendada.
- As vantagens psicológicos do aleitamento materno são reconhecidos no mundo inteiro
- A volta da menstruação não deve interromper o aleitamento, pelo contrario. Caso que surge outra gravidez, a mãe vai ter que fazer tudo possível para suplementar a alimentação do jeito que ela agüente tanto o aleitamento quanto as necessidades do novo bebe.
FATORES QUE INFLUENCIAM NA COMPOSIÇÃO E VOLUME DO LEITE HUMANO
A composição do leite humano e variado:
- de uma mãe para outra,
- de um período de lactação para outro
- durante as horas do dia
As variações de mãe para mãe são afetadas por variáveis como:
- Idade materna,
- Número de gestações,
- Saúde
- idade gestacional
- equilíbrio emocional
- ambiente.
- O estado nutricional da mãe pode influenciar o volume e o conteúdo nutricional do leite, principalmente no que se refere à deficiência de vitaminas e minerais.
Especificamente quanto ao volume, há uma relação com o estado de hidratação materna e segundo ALAN (Archivos Latinoamericanos de Nutrición, 2004) o consumo de álcool pode diminuir não só o volume de leite, mas também o aumento da concentração de gordura e redução da lactose na composição do leite.
Durante a lactação não é recomendável se fazer dietas hipocalóricas, pois pode proporcionar deficiências nutricionais para mãe e conseqüentemente interferirem negativamente na lactação.
A principal variação biológica do leite materno é a que ocorre durante a mamada: o leite que sai no início, chamado de anterior, é mais aquoso por ter menos gordura e, consequentemente, menos calorias. Desse modo, deve-se garantir que a criança, ao mamar, esvazie um seio em cada mamada para receber o leite posterior que tem maior quantidade de gordura e, portanto, mais energia.
INTERFERÊNCIAS ALIMENTARES NO LEITE HUMANO
O leite materno reflete diretamente os sabores dos alimentos ingeridos pela mãe, principalmente os que apresentam sabor mais acentuado como alho, hortelã, álcool e baunilha. A exposição a estes sabores é um fator determinante na aceitação de alimentos após desmame, levando a criança a preferir alimentos já conhecidos.
Beta-lactoglobulina presente no leite de vaca já foi detectada no leite materno e responsabilizada pelo quadro clínico de alergia de lactentes amamentados exclusivamente ao peito.
A suspensão do leite de vaca e seus derivados da dieta da mãe podem eliminar os sintomas, porém esta suspensão deve ser feita com orientação nutricional para que não haja deficiência de nutrientes importantes como, por exemplo, o cálcio.
Condutas alimentares maternas recomendadas durante a amamentação:
- Ingestão suficiente de líquidos (água), no mínimo 2 litros de água por dia;
- Uma alimentação rica em cereais integrais, carnes brancas com menores teores de gorduras (grelhadas, assadas e cozidas), leguminosas,
- alimentos ricos em cálcio (vegetais verde escuros, leite e derivados), legumes e verduras, frutas, azeite de oliva e sementes oleaginosas.
- A ingestão de peixes, linhaça ou outros alimentos fontes de ômega 3, no mínimo 3 vezes por semana garante os níveis deste ácido graxo essencial no leite materno.
- Evitar a ingestão de álcool, café, chá mate e preto neste período para não interferir na composição e sabor do leite;
- É recomendada a exclusão de algum alimento da dieta, quando houver comprovações de que este alimento faz mal à mãe e ao bebê
G) CONTRAINDICAÇÕES DE AMAMENTAÇÃO
MATERNAS
1. AIDS
A transmissão do vírus HIV através do leite matemo foi comprovada por diversos estudos e representa atualmente uma contraindicação da amamentação.
Em países em desenvolvimento, o aleitamento matemo pode ser vital para o lactente, tomando, segundo a OMS, aceitável o risco da transmissão do HIV, mesmo na presença de alta taxa de infecção endêmica. Nestes países, os riscos da não amamentação ou mesmo da alimentação artificial, seriam piores que os da transmissão da doença...2. DROGAS
- Drogas antineoplásicas e imunossupressoras.
- Substâncias radioativas (suspensão temporária)
3. MÃES COM LIMITAÇÕES TEMPORÁRIAS, EMOCIONAIS OU FÍSICAS
Casos severos de psicose, eclâmpsia ou choque.
Lesões ativas na mama ou mamilo provocadas por Herpes (as mães não poderão amamentar durante o período ativo da doença).Uma vez tratada a patologia, a amamentação poderá ser reiniciada.
CONTRAINDICAÇÕES RELACIONADAS COM O BEBE
- Galactosemia
- Fenilcetonúria
- Síndrome do “xarope de bordo”
O nome estranho dessa doença se deve ao fato que a urina dessas crianças tem um odor característico, descrito como semelhante ao do “Xarope de Bordo”, uma planta comum no hemisfério norte. Esse odor se deve a presença de alguns aminoácidos em excesso, devido a uma deficiência enzimática, de origem genética. Esse distúrbio metabólico leva a um quadro grave de retardo mental e convulsões, que em muitos casos, pode ser evitado com a substituição da proteína da dieta por um produto especial, pobre nos aminoácidos que a criança não consegue metabolizar.
ESTOCAGEM DO LEITE MATERNO
COMO COLETAR E ARMAZENAR O LEITE MATERNO
Embora seja mais desejável que a mãe esteja disponível para amamentar o seu bebê exclusivamente até os 6 meses, muitas vezes isso não é possível. Devido a nossa legislação (4 meses de licença maternidade) e por outros motivos, muitas mães precisam voltar ao trabalho enquanto o bebê ainda está mamando.
O ideal é que o bebê continue sendo alimentado com o leite materno, sem a necessidade de se adicionar leites artificiais ou outros alimentos, por pelo menos até os 6 meses de idade, após isso já pode ser iniciado o processo paulatino de desmame
Para que o bebê continue com o leite materno, é necessário portanto, que a mãe faça a ordenha (retirada manual do leite) e o guarde para que o pai ou outra pessoa possa oferecer à criança nos momentos que seriam dadas a mamadas.
Esse processo de retirada e armazenamento é de suma importância, visto que deve ser seguido uma série de recomendações, para que o leite possa manter a mesma qualidade nutricional que este possue, quando dado diretamente através da mamada. Portanto, deve-se ter em mente que o modo como o leite é coletado e armazenado, tem significativos efeitos sobre a sua composição.
O objetivo deste artigo é portanto oferecer à mãe e família as orientações básicas para a coleta e armazenamento do leite materno coletado.
PREPARAÇÃO E HIGIENE
A higiene antes da coleta do leite é de suma importância, visto que, normalmente nossa pele abriga inúmeros germes que podem, ocasionalmente, "contaminar" o leite e provocar distúrbios gastrointestinais no bebê. Também é importante salientar que como o leite vai ser armazenado, a contaminação por germes deve ser mínima. Vamos à algumas recomendações :
Sempre lave bem suas mãos antes de iniciar a expressão
Um banho diário, lavando-se as mamas adequadamente deve se tornar um hábito.
Cuidado com as fissuras, é aconselhável evitar a lavagem excessiva, bem como evitar o uso de sabonetes que ressecam a pele.
Todos os utensílios que são usados na coleta, tais como copos, garrafas, dentre outros, devem ser bem lavados e escaldos, ou mesmo serem descartáveis.
Antes da coleta as mamas devem ser massageadas de forma circular : com uma das mãos apoiar o peito no lado oposto onde está mais dolorido ou duro. Com as pontas dos dedos da outra mão sobre o local dolorido, executar movimentos circulares e a seguir massagear a mama neste local em direção à aréola.
Comunique-se com o seu médico ou do seu bebê se ficar doente ou necessitar tomar alguma medicação.
COLETA DO LEITE
Algumas dicas para a coleta :
- O momento de fazer a coleta depende dos seus horários e do bebê.
- Tente fazer a coleta quando o bebê normalmente mamaria.
- Em geral, o suprimento de leite é maior pela manhã.
- Tente fazer a coleta entre as mamadas.
- Se seu bebê não mamou, ou mamou menos que o habitual, ou em somente uma das mamas, colete o restante do leite e guarde-o.
- Inicie o processo de coleta duas semanas antes de você retornar ao trabalho, para fazer um bom estoque.
- Tente simular a programação dos horários de coleta e mamada antes de voltar ao trabalho, para evitar atropelos.
- A extração do leite pode ser feita de 3 maneiras : por extração manual, com bomba ou com máquina.´
Extração manual
Um dos modos mais simples e barato para a coleta do leite materno é a expressão manual da mama. Entretanto, uma técnica inadequada pode levar a fissuras, portanto, o treino e a paciência são essenciais para se adquirir uma boa técnica, e fazer a expressão sem dores, retirando-se a quantidade adequada.
Técnica :
- A mãe deve ficar de pé ou sentada, numa posição confortável e segurar o recipiente com uma das mãos.
- Para extrair o leite da mama direita use a mãe esquerda e vice-versa. Coloque o dedo polegar na aréola acima do mamilo e o dedo indicador por baixo em posição oposta ao polegar.
- Pressionar o indicador e o polegar : um pouco para dentro, contra a parede do tórax.
- Em seguida pressionar a aréola, atrás do mamilo entre o polegar e o indicador. É preciso apertar por trás do mamilo para pressionar os seios lactíferos abaixo da aréola.
- Continuar pressionando e soltando repetidas vezes até o leite sair. Esta manobra não deve doer. Se doer, a técnica está errada. No início o leite pode não sair, mas depois de pressionar algumas vezes o leite começa a pingar e a velocidade do gotejamento dependerá do reflexo de ejeção da mãe.
- Pressionar também a aréola nas laterais para que o leite seja retirado de todos os segmentos da mama que contém os ductos lactíferos.
- Retirar o leite de uma mama durante 3-5 minutos até que a descida ocorra. Em seguida, passar para a outra mama. Repetir novamente a operação dos dois lados.
- A retirada adequada do leite demora 20-30 minutos, especialmente nos primeiros dias, quando a produção é pequena.
- É importante não tentar retirar o leite em intervalos muito curtos.
- Deve-se dar preferência a este tipo de extração pois a mãe pode fazê-la em qualquer lugar, inclusive no trabalho.
- Não esfregar os dedos sobre a pele e não espremer o mamilo. Pressionar ou puxar o mamilo não retira o leite, pois isto pode lesar a pele do mamilo do mesmo modo que ocorre quando o bebê suga apenas o mamilo.

Extração com bomba
A esterilização conforme já comentado acima, é imprescindível. As bombas manuais com bulbo são difíceis de limpar porque o leite pode ficar retido no bulbo e facilmente se contaminar. Este tipo de bomba manual não é indicada para retirar o leite que vai amamentar a criança, em geral deve ser utilizado para retirada de leite em excesso que vai ser desprezado.
A bomba manual é um aparelho de vidro ou plástico que apresenta em uma das extremidades uma pera de borracha e na outra uma dilatação que é capaz de conter o mamilo.Técnica :
- Aperte a pera de borracha
- Coloque a parte dilatada da bomba sobre o mamilo
- Solte a pera e então o mamilo e a aréola são sugados para dentro da bomba
- Aperte e solte a pera várias vezes até que o leite começe a descer e se deposite na parte lateral dilatada da bomba.
- Retire o leite, despreze e recomece.
Extração com máquina
Os bancos de leite são os principais usuários de bombas para sucção de leite materno. Entretanto, nos países desenvolvidos, é cada vez mais comum o uso doméstico de tais aparelhos. Nos EUA, há um vasto mercado de empresas e produtos que oferecem este tipo de solução. Segundo anunciam, são equipamentos de fácil utilização, manutenção e oferece maior higiene e comodidade para as mães.
Exemplos de bombas automáticas de sucção para uso doméstico
ARMAZENANDO O LEITE MATERNO
Quando a casa não possui refrigerator, o leite recolhido, em vasilha limpa e fervida, deve ser coberto e conservado em local fresco (com temperatura média de no máximo 30ºC) e só deve ser usado com segurança até seis a oito horas após a coleta.
Oferecer ao bebê o leite da vasilha, com o auxílio de uma colher, jogando fora o que sobrar.
Quando a casa possui refrigerator e/ou freezer, a mãe tem a opção de armazenar o leite na geladeira ou no congelador ou mesmo no freezer.
Há muitos tipos comerciais de depósitos para leite materno, principalmente nos países desenvolvidos. Os tipos de plástico são mais recomendados que os de vidro, pois os de vidro podem aderir algumas substâncias imunologicamente ativas que seriam benéficas para o bebê. Alguns tipos são descartavéis, aqueles que não o são, lembre-se da importância da higiene, lavando-os com sabão e escaldando-os a seguir.
Recipientes para armazenar leite materno
Por outro lado, recipientes caseiros podem ser usados, devendo-se ter o máximo de cuidado com a limpeza, bem como evitar materiais que soltem tinta ou outras substâncias perigosas. O recipiente deve ser tampado.
Se você pretende congelar o leite materno, lembre-se de deixar algum espaço no topo do recipiente, pois o leite materno, como os demais líquidos, expande-se quando congelados. Armazene em pequenas quantidades para evitar desperdícios.
Após a coleta o leite deve ser imediatamente refrigerado. Há muitas controvérsias quanto ao tempo de armazenamento do leite materno, diversas pesquisas já foram realizadas com variações em suas conclusões.
O Ministério da Saúde em sua cartilha sobre Aleitamento Materno preconiza que o leite pode ser guardado com segurança na geladeira por até 24 h após a coleta, e por até 15 dias quando armazenado em freezer.
Deve-se ressaltar, que dados coletados em pesquisas e sites especializados, sugerem que o tempo de armazenamento pode ser bem superior ao descrito acima.
Por exemplo, algumas protocolos informam que o leite pode ser armazenado por 5 dias na geladeira, por duas semanas no congelador e por até 3 meses no freezer. Entretanto, deve-se saber que tais tabelas consideram uma faixa estrita de temperatura controlada, são feitas para países de clima mais frio e para locais em que não ocorre "falta de energia" e outros problemas típicos do nosso país; além disso, quanto menor o tempo de armazenamento maior a certeza da qualidade do leite.
AQUECENDO O LEITE
Antes de oferecer ao bebê, o leite que estava armazenado deve ser aquecido para tornar sua temperatura, o mais próxima possível daquela do leite sugado diretamente do peito da mãe.
Aquecer em banho-maria. Evitar o uso do microondas pois este destrói alguns nutrientes e propriedades imunológicas presentes no leite materno.
A fervura do leite materno deve ser evitada pois ocorre destruição da lípase (enzima digestiva presente no leite materno que compensa a imatura função pancreática do neonato) e redução dos efeitos da imunoglobulina A, o que diminui o valor imunológico do leite materno.
Se houver sobras, estas devem ser desprezadas. Não rearmaze o leite descongelado.
Após o aquecimento do leite, ofereça a criança com uma colher de chá ou café ou com copinho. Não use mamadeiras ou bicos. Não deixe o leite em temperatura ambiente por mais de 1 hora.
RECOMENDAÇÕES ADICIONAIS
- Sempre transporte o leite em depósitos refrigerados, que mantenham uma temperatura adequada a sua conservação.
- Apesar de todos os cuidados, o congelamento do leite destroi células ativas benéficas ao bebê e reduz os níveis das vitaminas B6 e C. O armazenamento do leite materno não muda essencialmente o valor nutricional desse leite, mas as propriedades imunológicas são reduzidas em muitas das técnicas de armazenagem. Por outro lado, isso não invalida de forma alguma, o processo de coleta e armazenamento do leite materno, esta continua sendo a melhor forma de manter o seu bebê bem alimentado e saudável por mais tempo, com inúmeras vantagens para a saúde do seu bebê frente aos leites artificiais.
- Ainda, sempre que possível, o período de amamentação diretamente com a mãe deve ser prolongado, o que é melhor para o bebê, melhor para mãe e melhor para toda a família.
- Acreditamos que quanto mais as pesquisas mostrarem a importância e as vantagens da amamentação, maior será a pressão sobre as autoridades, e quem sabe no futuro, as mães possam contar com um maior tempo de licença para amamentar o seu filho.
LEITE HUMANO ESTOCADO EM BANCOS DE LEITE
REGRAS DE ESTOCAGEM
O Banco de Leite Humano (BLH) é um centro especializado e obrigatoriamente ligado a um hospital materno e (ou) infantil, responsável pela promoção e incentivo ao aleitamento materno e execução de coleta, processamento e controle de qualidade do colostro, leite de transição e leite humano maduro, para posterior distribuição, sob prescrição médica ou de nutricionista.
É um centro especializado, responsável pela promoção e incentivo ao aleitamento matemo e execução de atividades de coleta, processamento (o que inclui a pasteurização) e controle de qualidade de colostro, leite de transição e leite humano maduro, para posterior distribuição, sob prescrição de médicos ou nutricionistas, sendo este obrigatoriamente vinculado a um hospital materno e/ou infantiL É uma instituição sem fins lucrativos, sendo vedada a comercialização dos produtos por ela distribuídos.
Pasteurização do Leite Materno
Esta técnica obrigatória em todo Banco de Leite, permite que o leite matemo seja doado sem riscos de transmissão de doenças. Consiste em deixar o leite humano em um equipamento próprio de banho-maria onde o leite é aquecido a 62,5 graus centígrados por 30 minutos. Este processo visa a inativação térmica de 100% das bactérias patogênicas e de 90% de sua flora saprófita, com perda de apenas 30% dos fatores de defesa e destruição total do HIV e de outros vírus.
Tipos de Banco de Leite
Para fins esquemáticos o BLH poder ser dividido em três tipos:
TIPO FRANCÊS:
Caracteriza-se pela coleta de leite a domicílio. São estabelecidos horários prévios para coleta e recolhimento do leite ao Banco que deve ser realizado no menor tempo possível. O número de doadoras deve ser proporcional à demanda e o seu tratamento exige uma atualização constante. Deve-se ter controle de:
- uma área geográfica de doadores;
- um serviço volante para recolhimento do leite (ambulância apropriada, ligada a um sistema de motocicleta)
TIPO BRASILEIRO:
Caracteriza-se pela coleta realizada no próprio Banco de Leite, que é uma unidade isolada, integrada a um hospital de Pediatria e (ou) Maternidade. As doadoras comparecem para a doação do leite. Não há serviço externo de coleta.
TIPO MISTO:
É constituído de um Banco de Leite (tipo brasileiro) dotado de um sistema de coleta externa (tipo francês). O veículo-coletor deve dispor de 3 áreas, no seu interior:
- área de recepção e lanche;
- área de vestiário (cabine para a preparação da doadora);
- área de estocagem do leite coletado (freezer, etc.)
LEITES NÃO HUMANOS
VEJA TAMBÉM O CAPITULO A ALIMENTAÇÃO ARTIFICIAL (FÓRMULAS)
INDICAÇÕES E INCONVENIENTES DO ALEITAMENTO ARTIFICIAL
A noção de formula láctea foi emprestada da literatura anglo-saxona, significando, praticamente, um leite que sofreu varias transformações em processos industriais com a intenção de fazer dele um preparado mais perto de composição do leite humano.
Existiu uma tendência, alguns anos atrás, de chamar as formulas de leite “leites humanizados”, mas todos os cientistas tiveram que reconhecer que todas as fórmulas fabricadas ao longo do tempo são somente imitações imperfeitas do leite humano.
As formulas chegaram a ser um necessário para a alimentação correta dos lactentes, porque, mesmo 67% dos recém-nascidos são amamentados o numero dos lactentes que beneficiam de aleitamento diminui rapidamente, especialmente depois o terceiro mês.
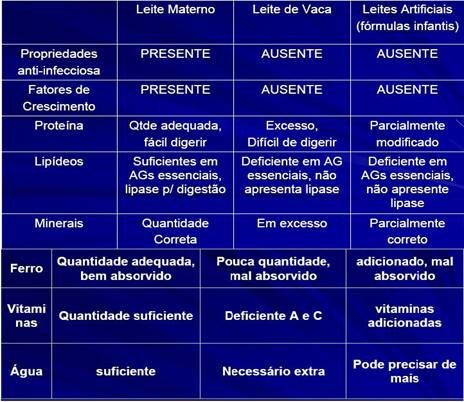
A maioria das fórmulas é baseada no leite de vaca, mas indiferentemente dos processos que ele sofre, nunca não vai chegar às propriedades do leite humano. Confira:
PRINCIPIO
LEITE HUMANO
LEITE DE VACA
LACTOSE
7,5 g/100 ml
4,0 g/100 ml
OLIGOSSACARÍDEOS
1,2 g/100 ml
0,1 g/100 ml
CASEINA
0,2 g/100 ml
2,6 g/100 ml
ALFA-LACTOALBUMINA
0,2 g/100 ml
0,2g/100 ml
LACTOFERINA
0,2 g/100 ml
Traços finos
IGA SECRETÓRIA
0,2 g/100 ml
Traços finos
BETA-LACTOGLOBULINA
Não tem
0,5 g/100 ml
TRIGLICÉRIDES
4%
4%
FOSFOLIPÍDIOS
0,04%
0,04%
SODIO
5 mmol/l
15 mmol/l
POTÁSSIO
15 mmol/l
43 mmol/l
CLORURAS
15 mmol/l
24mmol/l
CÁLCIO
7,5 mmol/l
50 mmol/l
MAGNÉSIO
1,4 mmol/l
5 mmol/l
FOSFATOS
1,8 mmol/l
11 mmol/l
BICARBONATOS
0,6 mmol/l
5mmol/l
A composição das fórmulas tem a tendência de copiar o padrão de ouro – o leite humano. Varias organizações internacionais impuseram regras muito claras, portanto, a maioria das fórmulas tem composições semelhantes. O valor energético e variável, entre 60-75 kcal/ml (lembremos que o necessário energético da criança e 95 kcal/kc/dia, e que o leite humano tem 67kcal/100 ml).
A ESPGAN (European Society of Paediatric Gastroenterology and Nutrition) fez recomendações claras que tem que ser cumpridas na Europa.
O percentagem calórico obtido pela metabolização dos componentes e o seguinte:
GORDURAS
47%
CARBOIDRATOS
44%
PROTEINAS
9%
Esta e a formula que evitara um ritmo de crescimento insatisfatório e a supraponderabilidade. Estranhamente, não são as mesmas percentagens que aqueles fornecidos pelo leite humano.
A COMPOSIÇÃO GERAL DAS FÓRMULAS
AS PROTEINAS
São baseadas no leite de vaca, a fonte de fabricação das fórmulas. As proteinas variam entre 1,2 e 3 g/100 ml. Da pra ver que a percentagem e bem maior que aquela do leite materno.
Daqui as conseqüências:
- A causa seria a qualidade das proteinas do leite de vaca, que, pelo que parece somente nesta concentração consegue alcançar o necessário de aminoácidos (falamos especialmente de aminoácidos essenciais).
- Também, tem que considerar a BIODISPONIBILIDADE das proteinas do leite de vaca, considerando-se que um nível de 1,8 g proteinas/100 ml e disponível e ótimo para a absorção no intestino. Que não esqueçamos que, antes de 6 meses no intestino do lactente faltam as enteroquinases, a pepsina e a quimotripsina, o que causa baixo valor biológico para o leite.
- Outro parâmetro que está muito modificado e aquilo do raporto caseina/proteína no soro do leite. No leite humano ele e de 40/60 (leite maduro), ou mesmo 50/50 (leite hipermaduro). O leite de vaca apresenta um nível de 90/10, mas se operar para chegar a uma proporção adequada do leite humano, a composição dos aminoácidos muda também.
- Falando de aminoácidos, o modelo para avaliar a proporção do leite de vaca e a aminoacidograma do leite humano maduro (que e diferente da aquela do colostro). A ESPGAN insiste sobre aqueles aminoácidos chamados de “nutricionais relevantes”. Por quê? Esses aminoácidos representam o que se chama de “nitrogênio não-proteico” e ele é indispensável para o desenvolvimento do enterocito, que melhora a utilização das proteinas na presença deles. O efeito e considerável especialmente para os prematuros, cujo epitélio intestinal, as vezes, está insuficiente desenvolvido.
O leite de vaca contem nitrogênio não-proteico em quantidade muito menor (25 - 35 mg/100 ml), e isso não acha-se nem nas fórmulas, em maioria deles, os aminoácidos das fórmulas sendo suplementados (tipo, taurina). Falando em taurina, a justificação para o enriquecimento das fórmulas de leite com taurina seria a grande capacidade de participar ao desenvolvimento do cérebro, como neurotransmitor e papel em conjugar os sais biliares.
O leite materno e rico em taurina, também.
CARBOIDRATOS
- A lactose e o principal macronutriente do leite humano e também daquilo de vaca. Mas a proporção dela e quase dobro no leite da mãe que no leite de vaca. A maioria das fórmulas e quase idêntica em proporção da lactose.
- No entanto, a lactose pode ser um “veneno natural” por aqueles lactentes com gastroenterite aguda e intolerância a lactose. Neste caso, as fórmulas de leite são completamente livres de lactose
- Uma diferença clara entre o leite de vaca e o leite humano é no capitulo de oligossacarídeos aonde, enquanto no leite humano a concentração e de 3-6 g/l, no leite de vaca existem somente traços finos. Estes constituintes são extremamente importantes, participando na síntese da sfingomielina e das gangliosides, como tem um papel extremamente importante na defesa anti-infecciosa. O ajuste da proporção dos oligossacarídeos no leite foi possível somente recentemente (o produto CONFORMIL, fabricado de MILUPA foi o primeiro).
- Outras fórmulas podem conter lactulóse (e um isômero da lactose – resulta conseqüente a exposição térmica) que acelera o transito intestinal e pode mudar o sabor, a aroma e a cor da formula. Ele estimula o crescimento do bacilo bífido (acidificando o conteúdo intestinal – chamado por isso de fator bífido)
- As formulas normais, porem, tem como principal constituinte a lactose mesmo, mas elas podem conter também sacarose, amido e dextrinmaltose (que e um amido parcialmente hidrolisado) A dextrinmaltose e o que substitui completamente a lactose no caso das fórmulas dietéticas.
- A glicose não pode ser utilizada para a fabricação das fórmulas, enquanto, principalmente, pode induzir diarréia osmótica (causa uma forte osmolaridade); além disso, ela forma com as proteinas da formula complexos que podem mudar o sabor e a cor do leite. Eventualmente, podem ser utilizados os polímeros da glicose – eles não mudam a osmolaridade – são uma boa fonte de calorias nas fórmulas sem lactose.
LIPIDIOS
- No leite de vaca são representado pelo triglicérides (98% - verdadeiras “bolhas de gordura”).
- Para as fórmulas, as recomendações internacionais e que as fórmulas tenham 3,2 g/100 ml (de fato, entre 2,2-4,1 g/100 ml)
- A absorção e a biodisponibilidade das gorduras depende do cumprimento dos átomos de carbono – então as melhores absorções vão ter o acido palmítico CH3 – (CH2)12 – COOH e o acido esteárico CH3 – (CH2)14 – COOH, quais, de fato, representam 90-95% dos ácidos graxos presentes em preparados formula.
- A fonte dos lipídios do leite materno pode ser vegetal ou animal – com a obrigatoriedade que, se for vegetal, tem que adicionar ao formula o colesterol (especifico animal) – 53-423 mg/100 g de lipídios
- Os ácidos graxos com catena grande, sendo os precursores dos lipídios de estrutura, das prostaglandinas e dos tromboxanos, e sendo que o lactente de idade avançada pode fabricar-los do acido linoléico e linolênico, mas que o recém-nascido não consegue sintetizá-los, as fórmulas de geração recente, especialmente para os prematuros incluem também esta categoria
- PolyUnsaturated Fatty Acids = Ácidos graxos nesaturados (PUFA) – com função em desenvolvimento cerebral precoce são, também, componentes adicionados nas fórmulas. O acido linoléico é adicionado em proporção de 300 mg/100 kcal e a proporção entre o acido linoléico e aquilo alfa-linolênico e de 5/15
- Triglicerides com cadeias medias (MCT) são incluídas nas fórmulas dos lactentes com gastroenterite, e não são incluídos nas fórmulas normais
VITAMINAS
- Em numero de 13-14 são adicionadas em todas as fórmulas, numa quantidade que satisfaz as necessidades
- A única que pode não estar suficiente e a vitamina D – ela tendo que ser administrada suplementar
MINERAIS E IONOS
- As proporções de Na, Cl, e K são similares com aqueles do leite humano
- O ferro – a taxa de absorção do ferro das fórmulas e somente de 5-10%, e, no caso o adicionamento do ferro e somente de 0,5 – 1,5 mg/100 kcal. E um mineral encontrado especialmente nas fórmulas de continuação (follow-up formula), isso porque a anemia feripriva e encontrada especialmente depois seis meses de idade, quando acabam as reservas de ferro. A suplementação com ferro e mais própria para as fórmulas dos prematuros, e normalmente e incomum para as fórmulas de inicio comuns. Uma quantidade excessiva de ferro nos preparados normais pode ter influencias negativas sobre a assimilação do cobre ou do magnezio e pode favorecer o crescimento da Escherichia coli do intestino, porque e desfavorável ao bacilo bifido. De fato, o suplemento de ferro depois 6 meses de idade esta baseado especialmente não tanto no leite de continuação mais na diversificação da alimentação do lactente.
- Geralmente falando, podemos dizer que todas os oligoelementos são em quantidade suficientemente adaptada nas fórmulas;
COMPARAÇÕES DOS LEITES ARTIFICIAIS COM O CODEX
Inadequações nutricionais encontradas no LV integral e diluído (em relação ao Codex Alimentarius):
- LV Integral (15%) Nutrientes em excesso: proteína e eletrólitos
- LV diluído 2/3 (10%) Nutrientes em deficiência: gordura, ácido linoléico, Fe, Zn, Mn, Cu e vitaminas A,D,E,C, niacina e ácido fólico.
- LV diluído 1/2 (7,5%) Nutrientes em deficiência: gordura, ácido linoléico, Fe, Zn, Mg, Cu e vitaminas A,D,E,C, B1, niacina, ácido fólico e ácido pantotênico.
CLASSIFICAÇÃO DOS LEITES NÃO HUMANOS QUANTO Á COMPOSIÇÃO
Fórmulas - produtos modificados ® composição semelhante ao leite materno
- atender aos padrões do Codex Alimentarius FAO/OMS
- nutricionalmente adequada
- segura para o lactente
- satisfazer o lactente
- aceitável em paladar/cheiro
- disponibilidade e custo
Dividem-se em :
- Fórmulas poliméricas
- Fórmulas semi-elementares
- Fórmulas elementares
- Fórmulas especializadas
FÓRMULAS POLIMERICAS
- Nutrientes íntegros
- Proteínas, lipídeos e carboidratados complexos
- Absorção intestinal normal
- Artesanais e industrializadas
- Modelo: leite materno
- Proteínas menos alergênicas
Fórmulas poliméricas para lactentes
Apresentação e reconstituição indicadas pelo fabricante
PRODUTO APRESENTAÇÃO
RECONSTITUIÇÃO
APTAMIL 1
lata de 400g - medida de 4,3 g
3 medidas + 90ml = 100ml
APTAMIL 2
lata de 400g - medida de 5g
3 medidas + 90ml = 100ml
BEBELAC 1
lata de 400g - medida de 4,9g
3 medidas + 90ml = 100ml
BEBELAC 2
lata de 400g - medida de 5g
3 medidas + 90ml = 100ml
ENFAMIL 1
lata de 450g - medida 4,3g -
embal.c/8mamadeiras (nursete) de 89ml pronta para uso3 medidas + 90ml = 100ml
ENFAMIL 2
lata 450g - medida 4,6g
3 medidas + 90ml = 100ml
NAN 1
lata de 454g - medida 4,4g
3 medidas + 90ml = 100ml
NAN2
lata de 454g - medida - 4,6g
3 medidas + 90ml = 100ml
NESTOGENO 1
lata de 454g - medida 4,4g
3 medidas + 90ml = 100ml
NESTOGENO 2
lata de 454g - medida de 4,7g
3 medidas + 90ml = 100ml
NESTOGENO PLUS
lata de 454g - medida de 4,6g
3 medidas +90ml = 100ml
SIMILAC ADVANCED 1
lata de 400g - medida de 4,4g
3 medidas +90ml = 100ml
SIMILAC ADVANCED 2
lata de 400g - medida de 4,4g
3 medidas + 90ml = 100ml
Caracterização e fontes alimentares
PRODUTOCARACTERIZAÇÃO
PROTEÍNA
GORDURA
CARBOIDRATO
APTAMIL 1
Com LC-PUFAs, ácidos graxos de cadeia muito longa w3 e w6 8
caseína e seroproteínas
láctea e vegetal
lactose, maltodextrina
APTAMIL 2
Fórmula para segundo semestre
caseína e seroproteínas
láctea e vegetal
lactose, maltodextrina
BEBELAC 1
Fórmula com amido pre-gelatinizado (maior saciedade)
caseína e seroproteínas
láctea e vegetal
lactose, amido e maltodextrina
BEBELAC 2
Fórmula com amido pre-gelatinizado para segundo semestre (maior saciedade)
caseína e seroproteínas
láctea e vegetal
lactose, sacarose, amido e maltodextrina
ENFAMIL 1
Fórmula para primeiro semestre
caseína e seroproteínas
Vegetal
lactose
ENFAMIL 2
Fórmula para segundo semestre
caseína e seroproteínas
Vegetal
lactose e polímeros de glicose
NAN 1
Fórmula para primeiro semestre
caseína e seroproteínas
láctea e vegetal
lactose
NAN2
Fórmula para segundo semestre
caseína e seroproteínas
láctea e vegetal
lactose, maltodextrina
NESTOGENO 1
Fórmula para primeiro semestre
caseína e seroproteínas
láctea e milho
lactose, sacarose e maltodextrina
NESTOGENO 2
Fórmula para segundo semestre
caseína e seroproteínas
láctea e vegetal
lactose, sacarose e maltodextrina
NESTOGENO PLUS
Fórmula acidificada
caseína e seroproteínas
láctea e vegetal
lactose, sacarose e maltodextrina e amido
SIMILAC Adv.1
Fórmula com nucleotídios9
caseína e seroproteínas
Vegetal
lactose
SIMILAC ADV.2
Fórmula com nucleotídeos para segundo semestre9
caseína e seroproteínas
Vegetal
lactose
Fórmulas para prematuros e RNBP Apresentação e reconstituição indicadas pelo fabricante
PRODUTO
APRESENTAÇÃO
RECONSTITUIÇÃO
APTAMIL PRE
lata 400g - medida 5g
3 medidas + 90ml = 100ml;
ENFAMIL PREMATURO
lata 400g - medida 4,6g
3 medidas + 90ml = 100ml
PRE NAN
lata 400g - medida 4,8g
3 medidas + 90ml = 100ml
SIMILAC SPECIAL
CAREvidros de 118ml
pronto para uso hospitalar
Fórmulas para prematuros e RNBP: Caracterização e fontes alimentares.
PRODUTO
CARACTERIZAÇÃO
PROTEÍNA
GORDURA
CARBO-
IDRATOAPTAMIL PRE
Com LC-PUFAs, ácidos graxos de cadeia muito longa w3 e w68
caseína e seroproteínas
láctea e vegetal
lactose e maltodextrina
ENFAMIL PREMATURO
Fórmula completa
caseína e seroproteínas
vegetal com TCM
lactose e polímeros de glicose
PRE NAN
Fórmula completa
caseína e seroproteínas
láctea e vegetal com TCM
lactose e maltodextrina
SIMILAC SPECIAL CARE
Fórmula completa
caseína e seroproteínas
vegetal com TCM
lactose e polímeros de glicose
Fórmulas poliméricas à base da proteína do soja: Caracterização e fontes alimentares
PRODUTOCARACTERIZAÇÃO
PROTEÍNA
GORDURA
CARBOIDRATO
APTAMIL SOJA
fórmula sem lactose e sem sacarose
soja isolada complementado com aminoácidos
vegetal
maltodextrina
ISOMIL
fórmula sem lactose
soja isolada complementado com aminoácidos
vegetal
xarope de milho e sacarose
NAN SOY*
fórmula sem lactose e sem sacarose
soja isolada complementado com aminoácidos
vegetal
maltodextrina
NURSOY
fórmula sem lactose
soja isolada complementado com aminoácidos
vegetal
xarope de milho e sacarose
PROSOBEE
fórmula sem lactose e sem sacarose
soja isolada complementado com aminoácidos
vegetal
polímeros de glicose
SOYMILK SEM AÇÚCAR**
fórmula sem lactose e sem sacarose
extrato de soja + metionina
vegetal
maltodextrina
SOYMILK**
fórmula sem lactose
extrato de soja + metionina
vegetal
maltodextrina, sacarose
SUPRASOY SEM LACTOSE**
fórmula sem lactose
soja isolada complementado com aminoácidos
vegetal
xarope de milho, maltodextrina e sacarose
FÓRMULAS SEMIELEMENTARES E ELEMENTARES:
- Semi-elementares = oligoméricas
- Absorção intestinal comprometida
- VO ou por SNG
- Nutrientes pré-digeridos
- Classificação baseia-se nas proteínas: Aminoácidos e oligopeptídeos
Fórmulas semi-elementares:
Apresentação e reconstituição indicadas pelo fabricante
PRODUTOAPRESENTAÇÃO
RECONSTITUIÇÃO
ALFARÉ
lata de 400g - medida de 5g
3 medidas + 90ml = 100ml
EL DIET*
envelope de 90g
1 envelope + 285ml = 300ml*
EL DIET*
envelope de 90g
1 envelope + 585ml = 600ml*
PEPTAMEN JÚNIOR
lata de 250ml; pronto para uso
sabor baunilha
PREGESTIMIL
lata de 450g - medida de 4,9g
3 medidas + 90ml = 100ml
Fórmulas semi-elementares:
Caracterização e fontes alimentares
PRODUTO
CARACTERIZAÇÃO
PROTEÍNA
GORDURA
CARBOIDRATO
ALFARÉ
fórmula para lactentes
hidrolisado de seroproteínas
láctea, vegetal com TCM
maltodextrina
EL DIET
fórmula para crianças acima de 1 ano
hidrolisado de caseinato, aminoácidos e glutamina
vegetal com TCM
maltodextrina
PEPTAMEN JÚNIOR
fórmula para crianças acima de 1 ano
hidrolisado de seroproteínas
láctea, vegetal com TCM
maltodextrina e sacarose
PREGESTIMIL
fórmula para lactentes
hidrolisado de caseína
vegetal com TCM
polímeros de glicose, amido modificado e dextrose
Fórmulas elementares: Apresentação e reconstituição indicadas pelo fabricante
PRODUTOFABRICANTE
APRESENTAÇÃO
RECONSTITUIÇÃO
NEOCATE
SUPPORT
lata de 400g - medida de 5 g
3 medidas + 90ml = 100ml
VIVONEX PEDIATRIC
SANDOZ
caixa c/6 pacotes de 48,5g
1 pacote (48,5g)+220ml = 250ml
FÓRMULAS ESPECIAIS
- Poliméricas ou oligoméricas
- Especiais para cada tipo de patologia
- Exemplos: baixo teor protéico, com alto teor calórico, sem lactose, sem proteína do leite de vaca, para prematuros, etc.
Fórmulas infantis completas para nutrição enteral:
Apresentação e reconstituição indicadas pelo fabricante
PRODUTO
APRESENTAÇÃO
RECONSTITUIÇÃO
Fórmulas infantis completas para nutrição enteral: caracterização e fontes alimentares
PRODUTO
CARACTERIZAÇÃO
PROTEÍNA
GORDURA
CARBOIDRATO
PEDIASURE
fórmula líquida ou em pó, polimérica para criança acima de 1 ano
Seroproteína e caseinato de sódio
TCM e vegetal
amido de milho hidrolisado e
sacarosePEDIATRIC DIET
fórmula líquida polimérica para criança acima de 1 ano
Caseinatos
vegetal
maltodextrina
PEDIATRIC DIET ENERGY PLUS
fórmula líquida polimérica para criança acima de 1 ano (hipercalórica)
Caseinatos
vegetal
maltodextrina
RESOURVE JUST FOR KIDS
fórmula líquida polimérica para criança acima de 1 ano
Caseinato e seroproteínas
TCM e vegetal
amido hidrolisado,
sacarose e frutoseTOTAL NUTRITION PEDIÁTRICO
fórmula polimérica para criança acima de 1 ano
Caseinatos e hidrolisado protéico
TCM e vegetal
amido de milho hidrolisado e sacarose
MÉTODOS DE PREPARO E DE COMPLEMENTAÇÃO DOS LEITES ARTIFICIAIS
PREPARO DO LEITE DE VACA
Na impossibilidade de se proporcionar aleitamento materno exclusivo nos primeiros meses de vida, por motivos inerentes à saúde da mãe, da criança ou por motivos sociais, a complementação da nutrição do lactente será realizada pela administração de leite de vaca.
Entretanto, pelas diferenças qualitativas e quantitativas em relação ao leite humano, há necessidade de modificá-Io para que possa atender às necessidades nutricionais e fisiológicas da criança, em especial no primeiro semestre de vida.
O leite de vaca integral não modificado não é recomendado para a criança até os seis meses de vida, pelos riscos de alergia à proteína do leite, anemia por deficiência de ferro, além dos altos níveis de solutos que sobrecarregam a função renal. O alto teor de proteínas e minerais pode aumentar o risco de desidratação e hipernatremia, em caso de diarréia ou outras condições que aumentam a demanda de água pela criança. Em lactentes (6 meses a 2 anos), o leite de vaca pode ser utilizado in natura, desde que convenientemente pasteurizado ou fervido e conservado sob refrigeração, ou sob forma de pó, quer integral, quer modificado industrialmente.
Recomenda-se que o leite de vaca integral, fluido ou em pó, seja diluído a dois terços até os seis meses de vida, com a adição de hidratos de carbono na proporção de 8%, sendo 5% de açúcar e 3% de farinha para aumentar o teor calórico do leite.
Na escolha do hidrato de carbono, deve-se considerar o hábito alimentar da família.
Além disso, há necessidade de se introduzir precocemente, a partir de 4 meses de vida, outros alimentos para garantir o aporte de algumas vitaminas, como a vitamina C e de sais minerais como o ferro, pois, apesar de apresentar mesma concentração em relação ao leite humano, sua biodisponibilidade é menor. Do segundo semestre em diante, o leite poderá ser oferecido sem diluição.
ALIMENTAÇÃO NOS PRIMEIROS DOIS ANOS DE VIDA
Necessidades nutricionais
O NECESSÁRIO DE ENERGIA
Raportada ao unidade de peso, a energia necessaria da criança 0-6 meses e tres vezes maior que aquela do adulto.
Isso pode sugerir quanto que e de intensa a taxa metabolica na criança comparative com o adulto e as necessidades que uma criança tem na época do crescimento e desenvolvimento.
O necessário calórico da criança e o mínimo de calorias com qual a criança cresce.
O melhor comprovante que o aporto calórico e adequado e uma curva de crescimento positiva.
Ele tem vários valores, pela idade podendo ser diferente. O metabolismo bazal, por exemplo, ao lactente e 50 kcal/kc/dia (dobro, então em relação com o adulto que so precisa de 20 kcal/kc/dia).ATENÇÂO, falamos agora do metabolismo basal e não do necessário energético!!!.
Fora do metabolismo energético basal o consumo energetico e necessário para:
- Atividade física 12-25 kcal/kc/dia
- Crescimento 3-4,5 kcal/grama de aumento ponderal
- Ação dinâmica especifica das proteinas e termoregulação 7-8% do total das calorias
Para recém-nascido o nível superior do aporto de calorias e de 160-180 kcal/kcorp/dia, acima deste nível já a energia não e mais utilizada conforme o necessário para o crescimento. De fato, basta 100 kcal/kc/dia para um neném normal crescer. O necessário calórico no primeiro ano de vida e de 80-120 kcal/kc/dia, depois o ele diminui.
A energia calórica ajuda utilizar as fontes de nutrientes adequadamente, especialmente as fontes de nitrogênio. Por isso, e necessário existir um aporto calórico adequado e um aporto de proteinas adequado. O raporto calórico e de 32-35 kcal/grama de proteinas – e nesse nível o crescimento diário e de 18-20 gramas.
Não existe nenhuma prova que as proteinas, os lipídios ou os carboidratos são melhores combustíveis que os outros.O NECESSÁRIO DE PROTEINAS
As proteinas são constituintes obrigatórios dos alimentos para criança, havendo um essencial papel no crescimento. As proteinas da alimentação representam a matéria prima para síntese de hormônio, da imunodefesa, para o crescimento e desenvolvimento do cérebro,
De 24 aminoácidos que o corpo da criança utiliza, 9 são essências – isto e – eles tem que ser presentes na alimentação da criança. Os aminoácidos desta categoria são:
- treonina,
- valina
- leucina,
- izoleucina,
- lisina,
- triptofano,
- fenilalanina,
- metionina
- histidina.
O prematuro precisa ainda mais de taurina, arginina e cistina.
Taurina e presente em altas proporções no leite materno e, também, nas fórmulas para o prematuro, a função dela sendo mais relacionada com o desenvolvimento do sistema nervoso e as funções da retina.
Para o período de lactente o necessário de proteinas e de 2,2 g/kc/dia, enquanto por prematuro e de 3,2 – 3,6 g/kc/dia.
ATENÇÃO!
Um regime hiperproteico ao idade pequena não tem vantagens, pelo contrario, pode ser responsável para a aparição das edemas hiperproteicas ou malnutrição (kwashiorkor) mas tem efeitos ainda mais complexos, porque existe um raporto ideal entre as proteinas e o sais minerais da alimentação e o aporto protéico.
Por isso, caso que a alimentação seja artificial, conforme as diretivas da União Européia na alimentação do lactente tem que existir um mínimo protéico.
Esse mínimo protéico e diferente entre o lactente alimentado com fórmulas de leite de vaca (o mínimo e de 1,8 g/100 kcal), enquanto para o lactente alimentado com leite de derivados de soja o mínimo e de 2,25.
Em conclusão, se uma formula por lactentes esta baseada em hidrolisado de proteinas, o aporto mínimo de proteinas que esse hidrolisado tem que ter e de mínimo 2,25 g/100 kcal.
O NECESSÁRIO DE GLUCIDOS (CARBOIDRATOS)
Os carboidratos são geralmente utilizado como fonte de calorias. Existe uma única forma de deposito de carboidratos, no fígado (glicogênio hepatico) e músculo (glicogênio muscular).
Na alimentação, os carboidratos encontram-se em forma de:
- monossacarídeos (glicose, fructose, galactose),
- dissacarídeos (sucrose, lactose, maltose)
- polisaccarideos (amido)
O necessário de carboidratos e igual ao 40-50% das necessidades caloricas da criança.
Um regime hipoglucidico – isto e menos de 15% das necessidades calóricas causa cetose de inanição enquanto o excesso pode causar supraponderabilidade e obesidade.
O necessário de carboidratos para o lactente e criança pequena e de 12 g/kilo/dia.
A lactose:
Para o prematuro, recém-nascido e lactente de 4-5 meses a fonte de carboidratos e representada somente pelo leite humano (ou fórmulas), a concentração de lactose nestes produtos sendo de 7%. Para a digestão da lactose e preciso de lactase intestinal. Uma boa parte da lactose não esta absorvida e chega no intestino grosso aonde acidifica o conteúdo e favorece a população de bífido – favorecendo com isso a absorção do cálcio e fósforo.
Os prematuros com a idade gestacional de 30-34 semanas tem uma atividade lactasica somente de 50% da actividade do neném normal. Neste caso, a lactose em excesso pode causar reações contra a lactose, instalando-se a intolerância a lactose – as vezes o conteúdo de 7% dos preparados e bastante para dar episódios de diarréia aguda ou outro tipo de reação.
A glicose:
A glicose absorve-se sozinha, sem problemas no intestino do lactente, não necessitando nenhuma intervenção enzimática.
O amido:
Existiram inúmeras controversas sobre a possibilidade do lactente de digerir o amido. Parece que nesta idade o tubo digestivo tem essa possibilidade, sim. O amido e um polímero de glicose que, normalmente e digerido pela amilase salivaria ou pancreática (isto no adulto). O lactente somente pode digerir o amido utilizando a glucoamilase – enzima capaz de hidrolizar o amido ate estádios de monossacarídeos ou dissacarídeos que depois podem ser absorvidos.
As fibras (pectinas, celulose, lignina, hemicelulose)
As fibras não podem ser digeridas e, por isso, não representam fontes de calorias. No entanto, elas podem ter um papel extremamente importante na consistência das fezes e participam ao regulagem do transito intestinal. No futuro, e possível que as fórmulas de leite vão ter que incluir no conteúdo fibras solúveis, apesar que já alguns produtos experimentaram isso. O razão seria a melhora das cólicas intestinais do lactente, mas a decisão final vai demorar a ser tomada, porque existe um efeito indesejável das fibras solúveis - a diminuição de absorção dos minerais.
O NECESSÁRIO DE LIPIDIOS
Os lipídios da alimentação representam a mais importante fonte de energia, mas também tem um papel estrutural importantíssimo. Os alimentos, normalmente vêm com triglicérides e com colesterol.
TRIGLICERIDES
O que e interessante e que os triglicérides absorvem-se diferente, em função do cumprimento das cadeias dos ácidos graxos:
- As triglicérides com cadeias medias (C8 – C10) chamadas na literatura anglo-saxona de MCT-s (Medium chain triglycerides) normalmente atravessam o parede intestinal sem sofrer alguma hidrolise, penetrando diretamente na circulação portal. E o motivo para que elas sejam utilizadas nas fórmulas artificiais como fonte de lipídios, - ATENÇÂO!!!!! – somente para as crianças que tem problemas intestinais relacionadas com a absorção, mas NÃO são indicadas para aqueles crianças que tem uma função saudável.
- As triglicérides com cadeias muito grandes sofrem digestão hidrolitica e liberam os ácidos graxos, que podem ter varias estruturas químicas e papeis extremamente importantes.
ACIDOS GRAXOS ESSENCIAIS
Resultando o glicerol e os ácidos graxos, os últimos tem uma classe especial que se chama de ácidos graxos essenciais (como também existem aminoácidos essenciais) e representam os ácidos graxos que não podem ser sintetizados no organismo, então tem que trazer eles de fora, pela alimentação. A literatura anglo-saxona, de referencia, chama esses ácidos de EFA (Essential Fatty Acids). Nesta categoria entra: acido linoléico, acido linolênico e o acido araquidônico.
ACIDOS GRAXOS POLINESATURADOS
Outra categoria especial dos acidos graxos são os chamados de PUFA (polyunsaturated fatty acids) – a importância deles sendo:
- a participação na estrutura das membranas celulares e nos processos bioquímicos delas.
- a participação na imunidade (formação dos eicosanoidos
- reguladores do metabolismo do colesterol
- desenvolvimento do cérebro
- desenvolvimento da retina
A deficiência de PUFA pode causar susceptibilidade para infecções.
ACIDOS GRAXOS POLINESATURADOS COM CADEIA GRANDE
São ácidos graxos com cadeia grande (20 ou 22 átomos de carbono) conhecidos na literatura anglo-saxona como LCP (long-chain polynesaturated fatty acids). Eles tem um importantíssimo papel no desenvolvimento do cérebro do feto e do lactente pequeno, sustentando, também, a atividade das membranas – prova que, nos últimos meses da gravidez o transfiro destes ácidos pela placenta aumenta muito. O neo-nato ao termo tem uma capacidade fraca de desaturação dos ácidos graxos, então eles são necessários somente nas fórmulas de leite por prematuro..
COLESTEROL
A concentração elevada do colesterol no leite materno levantou uma seria susceptibilidade relacionada ao importância dele no primeiro ano de vida.
Funções:
- precursor dos hormônios com estrutura sterolica
- estrutura das membranas celulares
O fígado das crianças consegue sintetizar o colesterol, mas não em quantidades suficientes, por isso, os recém-nascidos de baixo-peso tem que receber fórmulas de leite com concentração de 5 mg/100 ml colesterol, para promover um ritmo adequado de crescimento.
CONCLUSÃO: O necessário de lipídios na alimentação nos primeiros dois anos de vida e a quantidade de lipídios que são necessárias para queimar 30-40% do necessário calórico.
Para o lactente esta quantidade e de 3,5 – 6 g/kilo/dia
Para a criança pequena (1-3 anos) 4,5 g/kilo/dia
As fórmulas dos lactentes tem que ter um conteúdo mínimo de 4,4 g/100 kcal
ATENÇÃO:
Se os lipídios chegam a representar mais de 60% da quantidade de calorias aparece a cetose.
O NECESSÁRIO DE OLIGOELEMENTES
- SODIO
- O electrolito mais importante do corpo.
- O necessário e de 2,5 mmol/kilo para o recém-nascido (incluindo o necessário para crescimento)
- O necessário de sódio diminui dramaticamente no adulto (somente 0,7 mmol/kilo). O sódio não e incluído nos alimentos em quantidade suficiente, mas ele e suplementado cada dia em forma de sal. Por exemplo, um adolescente tem um regime de sal de 100-300 mmol/dia.
- O leite de vaca tem um conteúdo alto em sódio (23 mmol/litro, versus o leite humano que tem 4 vezes menos) . Por mais isso, e perigoso dar leite de vaca puro a recém nascido – a função renal imatura não pode compensar a alta concentração osmótica da plasma e pode aparecer hipernatremia. Existem teorias que avançam a hipótese que o consumo de leite de vaca não adaptado na idade abaixo de um ano predispõe a hipertensão na idade adulta.
- POTASSIO
- O potássio e um eletrólito que, em maioria dos casos esta intracelular, a maior parte sendo nos músculos esqueléticos.
- O necessário de potássio e de aproximadamente 2,5 mmol/100 kcal.
- A fonte e representada pelo carne, leite, batata, frutas.
- CALCIO
- Constituinte principal dos ossos (incluindo os dentes). No ultimo trimestre de vida intrauterina o feto adquira 310 mg/dia, mas isso não acontece mais na vida extrauterina, nem pela utilização do leite humano, mesmo isso contem uma excelente biodisponibilidade.
- O leite de vaca contem, pouco leite e muito fósforo, isso podendo predispor a criança ás convulsões hipocalcêmicas se for nutrido somente com leite de vaca.
- Nos prematuros, a osteopenia representa uma problema seria, por isso as fórmulas de inicio tem 70-80 mg cálcio/100 ml. Infelizmente, as vezes intolerância a lactose predispõe também a hipocalcemia, a lactose sendo um favore4cedor de absorção do cálcio .
- Para as primeiras 4 meses de vida o necessário de cálcio e 177 mg/dia e diminui progressivamente, em medida que a idade avança.
- O CODEX recomenda por lactente 50 mg/100 kcal ou 400-600 mg/dia, e por prematuro 70-140 mg/100 kcal.
- O FOSFORO
- Também, principal constituinte dos ossos e músculos, tem varias e varias funções, começando da molécula de ATP e acabando com as membranas fosfolipidicas
- As fórmulas para lactentes propõem uma proporção Ca/P de 2/1 ou 1,8/1.
- O leite humano contem 15 mg P/100 ml, o que explica (parcialmente porque os lactentes nutridos somente com leite humano mesmo mais de 6 meses podem desenvolver osteopenia.
- MAGNESIO
- E o mais importante cátion bivalente intracelular.
- O magnésio esta adquirido toda vida, comprovando isso o aumento da 760 mg no lactente á 28 g no adulto.
- Metade do magnésio do corpo se acha ao nível dos ossos e os outros nos tecidos moles.
- Sendo um importante componente da clorofila, o magnésio e presente nas verduras.
- O necessário diário para o lactente e de 60 mg/dia.
- A hipomagnezemia e raramente uma carência alimentar – provavelmente ela esta devida a um distúrbio homeostático.
- FERRO
- E o constituinte especial da hemoglobina e da mioglobina. Ele também pode ser encontrado nos citocromos, ou em depósitos de ferro no fígado e no baço. A circulação dele no sangue e relacionada com transferina (e uma beta-globulina) saturada somente em proporção de 20-40%.
- A quantidade de ferro no momento do nascimento e de 250-300 mg, e no adulto e de 4 g, o que significa que existe um cumulo diário de 0,5 mg.
- Normalmente a absorção do ferro dos alimentos acontece com um rendimento de 10%, mas isto depende de muitos fatores. O ferro do espinafre, por exemplo se absorve somente 1-2%, enquanto aquilo do carne em proporção de 10-20%, porque o hem e a mioglobina passam pela mucosa intestinal.
- As reservas do ferro são suficientes ate a idade de 4 meses, se o lactente nasceu a termo. Se for um prematuro, as necessidades de ferro dele são diferentes – as fórmulas vão ter que ser suplementadas com ferro.
- O leite materno tem um conteúdo baixo em ferro, mas a absorção e fantástica (40%). Existem fórmulas enriquecido com ferro ou não. A proporção alta de ferro no leite pode modificar-lhe as propriedades organolépticas.
- Depois 6 meses as necessidades de ferro dependem somente da alimentação e um aporto fraco pode induzir, sim, anemia.
O necessário de ferro:
- 6 mg/dia nos primeiros 5 meses
- 10 mg/dia ate um ano
- Prematuros: 2 mg/kilo começando com a idade de 2 meses.
- ZINCO
- E o constituinte de alguns metalo-enzimas e também forma depósitos hepáticos.
- A quantidade maior encontra-se no colostro, enquanto no leite maduro a concentração diminui.
- Um lactente amamentado recebe quase 2 mg/dia – parece que ele protege contra a acrodermatite enteropatica.
- A presença dos fibratos do leite de soja diminui a absorção.
- COBRE
- Se encontra em reservas hepáticos no momento do parto.
- Somente os prematuros podem apresentar deficito de cobre em volta de 3-6 meses se não forem alimentados com fórmulas enriquecidas.
- O cobre do leite humano, igual o ferro, tem uma absorção excelente.
- Ele aumenta o potencial de oxidação dos ácidos graxos.
- IODO
- E obrigatório para a síntese dos hormônios tireoidianos.
- Fontes de iodo são os alimentos, a água e um fonte insuficiente.
- O necessário de iodo 7-10 mcg/kilo/dia, enquanto os prematuros precisam 30-40 mcg/kilo/dia.
- As fórmulas tem que ter uma taxa de 35 mcg/100 ml.
O NECESSÁRIO DE VITAMINAS
VITAMINA A
- Encontra-se em quantidades importantes no leite, ovo, fígado de peixe.
- Provitamina A (beta-caroteno) e encontrada especialmente em verduras (cenoura, beterraba).
- A principal função da vitamina A e a síntese de rodopsina nas células com cones da retina.
- O necessário diário e de 10 mcg/kilo/dia (30 UI/kilo/dia) mas os níveis recomendados para os lactentes são de 450 mcg/dia.
- A hipovitaminose A causa hemeralopia (baixa acuidade visual no escuro) ou xeroftalmia (doença encontrada nos países da Ásia aonde a alimentação esta constituída de arroz descortiçado, ele não contem vitamina A.
VITAMINA D
E indispensável para o crescimento, especialmente no domínio da ossificação. Ela se forma na pele, aonde 7-deidrocolesterol em presença dos raios UV solar vira colecalciferol (vitamina D3). Fontes alimentares são o peixe, o ovo, a manteiga e também, administrando preparados em forma de gotas.
O leite humano tem uma baixa quantidade de vitamina D, no obstante, a lactente amamentado naturalmente não desenvolve raquitismo.
O leite de vaca, que também não tem muita vitamina D, mas também tem uma proporção Ca/P diferente e considerado um alimento raquitigeno.
A dose de vitamina D para todas as idades e de 400 UI/dia.VITAMINA E
Existem dois grupos de princípios que contem vitamina E:
- Os tocoferóis (alfa, beta. gamma, delta)
- Os tocotrienoles
A forma mais ativa e o alfa-tocoferol. A dose recomendada no primeiro semestre de vida e 3 mg/dia, depois o sexto mês a ração e 4 mg/dia. O tocoferole e em relação com o produto calórico e com o acido linoléico.
A vitamina E se usa para prevenir a retinopatia de imaturidade ao criança prematuro. Uma função também extremamente importante da vitamina E é como antioxidante.
A fonte de vitamina E são os óleos vegetais (soja, girassol).VITAMINA K
Nesta noção são englobados 10 produtos lipossolúveis, alguns encontrados em verduras, alguns sintetizados no lúmen intestinal pela flora de putrefação.
Forma sintetisados também derivados hidrossoluveis de vitamina K (exemplo fitomenadiona) com utilização terapêutica.
O que as bactérias sintetizam no colon e suficiente para organismo, então a hipovitaminose K pode ser encontrada no lactente:
- Em caso de síndromes de má absorção
- Ao recém nascido (o colon não foi ainda colonizado)
- Terapia antibiótica oral com antibióticos de espectro largo (destrói a flora intestinal)
- Alimentação com fórmulas de soja, não suplementadas com vitaminas K
A hipovitaminose K pode causar distúrbios de síntese dos fatores de coagulação e e mais freqüente aos lactentes alimentados naturalmente
O excesso pode causar hiperbilirubinemia, especialmente ao prematuro que associa déficit de G6PD.VITAMINA B1 – Tiamina
E a coenzima dos enzimas de decarboxilação se encontra no fígado, carne e germes de cereais. O necessário diário e de 40 mcg/100 kcal, a quantidade diária sendo, normalmente trazida com os alimentos. Exceção fazem as populações que consomem arroz decorticado – a doença se chama beri-beri
VITAMINA B2 – Riboflavina
Ela participa ao formação dos flavin-nucleotidos, havendo função oxido – redutora. E distribuída especialmente nos fontes alimentares. A dose recomendada e de 100 mcg/100 kcal.
VITAMINA B6 – Piridoxina
Forma o grupo dos aminotransferases, também, favorece a metabolização do triptofano em acido nicotínico. O necessário dela depende da quantidade de proteinas ingeridas. A dose recomendada para lactente e de 0,4 mg/dia no primeiro ano de vida.
ACIDO NICOTINICO –Niacina – vitamina PP (Prevem-Pelagra)
E ubicuitaria em todos os alimentos, sendo a coenzima para NAD e NADP.
Tem função oxido – redutora.
Pode ser sintetizada do triptofan, com a contribuição das vitaminas B1, B2 e B6, mas isso significa um aporto adequado desse principio.
A falta desta vitamina, em principio, causa a pelagra – se os outros princípios mencionados faltam também.
VITAMINA B12 – Cianocobalamina
Tem uma estrutura semelhante ao núcleo porfirinico – para ser absorvida e preciso de uma glicoproteina secretada pelas células do estomago, chamada de “fator intrínseco”. E co-fator enzimático, e tem um papel importante na mielinização. A deficiência de vitamina B12 causa anemia perniciosa.
O necessário por lactente e de 0,3 mcg/dia.VITAMINA C – Acido ascórbico
A vitamina C não pode ser sintetizada no organismo (como e o caso das plantas e alguns animais) – então, ela tem que chegar no corpo pela alimentação. As inúmeras funções nos processos metabólicos fazem indispensável esta vitamina para uma nutrição adequada. As fontes principais são as frutas – especialmente as verduras.
O necessário diário e de 20-30 mg/dia.O NECESSÁRIO DE AGUA
A água e o elemento essencial dos órgãos e tecidos, veiculo para a excreção dos metabolitos, constituinte da suor, com papel em termoregulação, também, umidificador das vias aéreas.
Então, a água e um constituinte nutritivo, sem duvida.
A proporção de água no corpo da criança e de 70-75%, maior que no corpo do adulto, em conseqüência, o necessário de água na idade pequena e bem maior que na idade adulta, por cause de:
- perdas de água – são relacionadas com a superfície corporal, então, quanto mais menor de idade o lactente tem uma superfície corporal maior em relação com o peso dele.
- O lactente não pode concentrar a urina – as perdas urinarias passam de 40-50% da água ingerida
- O lactente tem grandes dificuldades de manter o equilíbrio hídrico, tendo grande tendência de se desidratar
O lactente pequeno que e alimentado exclusivamente natural não precisa de suplemento de água.
Prematuro com peso baixo 170-200 ml/kilo/dia Recem nascido ao termo 100-150 ml/kilo/dia 3 meses 140-160 ml/kilo/dia 6 meses 130-150 ml/kilo/dia 9 meses 125-145 ml/kilo/dia 12 meses 120-135 ml/kilo/dia 2 anos 115-125 ml/kilo/dia Introdução e preparo dos alimentos
(veja, também, o capitulo A ALIMENTAÇÃO COMPLEMENTAR)
A introdução progressiva dos alimentos sólidos e semisolidos na alimentação do lactente eutrófico com idade maior de 4-5 meses se chama diversificação.
A diversificação
- e um processo seletivo
- demora alguns meses
- tem que ser feita para suplementar a alimentação do lactente, porque há um momento que somente a amamentação não é mais suficiente.
- muda o padrão alimentar da sucção ao mastigação, preparando, praticamente a criança para ablactação.
Surgiram varias polemicas relacionadas com o momento em qual deve começar a diversificação, as opiniões oscilando entre a diversificação precoce (3 meses) e tardia (5-6 meses).
Finalmente, concluíram que o lactente amamentado naturalmente tem que começar a diversificação ás 5-6 meses, enquanto aquele que foi alimentado com fórmulas tem que começar a diversificação a 4-41/2 meses.
Vantagens da diversificação:
- Favorece o desenvolvimento das estruturas bucais que são solicitadas no processo de mastigação.
- Causa um aumento ponderal mais rápido e um crescimento melhor
- Ofere um suplemento vitamínico e de oligoelementes muito melhor.
Desvantagens da diversificação:
- Solicitação das funções digestivas e dos rins num momento que não estão suficientemente desenvolvidos
- Expõe o rim insuficiente desenvolvido a uma carga osmótica grande
- Favorece a obesidade de aporto
- As proteinas vegetais tem um valor nutricional inferior aquelas do leite
- O glúten introduzido cedo demais pode favorecer a doença celíaca.
O momento da diversificação depende, também, de lugar geográfico, tradições, particularidades temperamentais e nutricionais do lactente, preferências da família e do medico.
Todo os nutricionistas concordm que não tem que introduzir dois alimentos novos no mesmo tempo.É recomendável que os alimentos que desenvolvem alergias (ovo, morangos, framboesa, peixe) sejam introduzidos somente depois o primeiro ano de vida.
O PRIMEIRO ALIMENTO FRUTAS BEM AMASSADAS, ele trazendo suplemento de vitamina C e minerais, ele vai ser utilizado depois seis semanas, aumentando a quantidade progressivamente. (cítricos, cenoura, maçã) aumentando devagar a consistência.
NÃO SE INDICA MAIS O SUCO DE FRUTAS, POR TER MUITA FRUTOSE E GLICOSE, O QUE PREDISPÕE A OBESIDADE. A SOCIEDADE AMERICANA DE PEDIATRIA RECOMENDA USAR A PASTA DE FRUTAS BEM AMASSADAS
Ao 5 meses de idade uma refeição de frutas tem que susbtituir já uma de leite.Ela pode ser agrementada com farina semigluten ou com queijo de vaca fresco.
Deve ser iniciada a administração de frutas, sob a forma de papas, sempre a colheradas. As frutas devem ser oferecidas ao natural, para preservarem o seu valor nutritivo. As papas deve ser introduzidas gradualmente, no horário correspondente ao lanche da tarde, completando-se a refeição com a amamentação.
AS PRIMEIRAS PAPAS SALGADAS devem ser iniciadas a partir dos seis meses e meio de vida, que deverão ser preferencialmente feitas no horário de almoço da família. As papas salgadas devem conter um alimento básico, fornecedor de calorias como os tubérculos (batata, mandioca, mandioquinha, inhame, cará, batata-doce), ou cereais (arroz, milho, trigo, aveia) acrescido de um ou mais alimentos complementares (carnes, frango, vísceras, ovos, feijão, ervilha, soja, cenoura, beterraba, chuchu, couve, espinafre, etc.). No início não utilize mais que quatro alimentos numa só papa salgada.
A CARNE (melhor fonte de ferro) deve ser adicionada depois de uma semana que a papa salgada foi oferecida. Utilizar pequenas quantidades de óleo, sal e cebola para temperar as papas salgadas. Os alimentos podem ser cozidos juntos, até restar pouca água, e só então amassados e oferecidos a criança. Não encha o prato da criança, seu estômago é pequeno, diferente de um adulto. Inicie com uma colher de sopa e aumente gradualmente até no máximo quatro colheres de sopa cheias, dependendo da idade da criança. Procure amassar os alimentos (frutas, legumes e verduras) assim a criança terá contato com a textura, sabor e consistência dos alimentos. As frutas devem ser oferecidas sem açúcar e as sopas com pouco sal e gordura.
AS LEGUMINOSAS (FEIJÃO, SOJA, GRÃO-DE-BICO, LENTILHA E ERVILHA) devem ser adicionadas a papa a partir do sétimo mês.
A CLARA DE OVO só deve ser oferecida após dez meses de idade. Antes pode provocar alergia. A gema pode ser oferecida depois 6 meses, bem cozido, inicialmente vai utilizar um quarto, depois meio gema 2-3 vezes/semana
O IOGURTE FRESCO pode ser oferecido depois 5 meses, com 5% açúcar, eventualmente com farináceo instant
EVITAR: açúcar, café, enlatados, frituras, refrigerantes, balas, salgadinhos e outras guloseimas nos primeiros anos de vida. Os alimentos que compõem a dieta da criança, devem ser os mais variados possíveis, pois só assim ela terá bons hábitos alimentares e menos riscos de doenças. É possível experimentar doces caseiros, como geléia, gelatina, pudins e sagu.
A puericultura considera 10 passos necessários a ser seguidos para uma boa alimentação:ALGORITMO
PASSO 1 – Dar somente leite materno até os seis meses, sem oferecer água, chás ou qualquer outro alimento.
PASSO 2 – A partir dos seis meses, oferecer de forma lenta e gradual outros alimentos, mantendo o leite materno até os dois anos de idade ou mais.
- Com a introdução da alimentação complementar, é importante que a criança beba água nos intervalos das refeições.
PASSO 3 – A partir dos seis meses dar alimentos complementares (cereais, tubérculos, carnes, frutas e legumes), três vezes ao dia se a criança receber leite materno e cinco vezes ao dia se estiver desmamada
- 6 - 7 meses
- Aleitamento Materno
- 1 papa de frutas no meio da manhã
- 1 papa salgada no final da manhã
- 1 papa de frutas no meio da tarde
- após 8 meses Substituir a papa de frutas do meio da tarde por papa salgada
- após 12 meses
- Aleitamento Materno
- 1 papa de frutas no meio da manhã
- 1 papa salgada no final da manhã
- 1 papa salgada no meio da tarde + 2 lanches
- fruta ou mingau de prato
PASSO 4 – A alimentação complementar deve ser oferecida sem rigidez de horários, respeitando-se sempre a vontade da criança.
É importante que as mães desenvolvam a sensibilidade para distinguir o desconforto (sono, frio, calor, fraldas molhadas, dor, necessidade de carinho) para que elas não insistam em oferecer alimentos à criança quando esta não tem fomePASSO 5 – A alimentação complementar deve ser espessa desde o início e oferecida de colher, começar com consistência pastosa (papas /purês ) e gradativamente aumentar a consistência até chegar à alimentação da família.
- Cozinhar bem todos os alimentos
- Amassar com garfo; não liquidificar e não passar na peneira
- A papa deve ficar consistente, em forma de purê grosso
- Papa salgada deve conter:
- 1 alimento do grupo de cereais ou tubérculos
- 1 das hortaliças (folhas ou legumes)
- 1 do grupo dos alimentos de origem animal (frango, boi, peixe, miudos, gema de ovo) ou das leguminosas (feijão, soja, etc )
PASSO 6 – Oferecer à criança diferentes alimentos ao dia. Uma alimentação variada é uma alimentação colorida.
Só uma alimentação variada evita a monotonia da dieta e garante a quantidade de ferro e vitaminas que a criança necessita, mantendo uma boa saúde e crescimento adequados. Os alimentos devem ser oferecidos separadamente, para que a criança aprenda a identificar as suas cores e sabores. Colocar as porções de cada alimento no prato, sem misturá-los.PASSO 7 – Estimular o consumo diário de frutas, verduras e legumes nas refeições.
PASSO 8 – Evitar açúcar, café, enlatados, frituras, refrigerantes, balas, salgadinhos e outras guloseimas nos primeiros anos de vida. Usar sal com moderação.
PASSO 9 – Cuidar da higiene no preparo e manuseio dos alimentos, garantir o seu armazenamento e conservação adequados.
PASSO 10 – Estimular a criança doente e convalescente a se alimentar, oferecendo sua alimentação habitual e seus alimentos preferidos, respeitando a sua aceitação.
PARA CRIANÇAS TOTALMENTE DESMAMADAS
- < 4 Meses
Alimentação láctea 6 - 8 x
- 4 - 8 Meses
3 Mingaus de prato
2 papas de fruta
1 papa salgada- 8 meses
Substituir 1 mingau de prato por papa salgada
As crianças doentes, em geral, têm menos apetite. Por isso devem ser estimuladas com alimentos de sua preferência, além de aumentar a oferta de líquidos. Para a criança com pouco apetite oferecer um volume menor de alimentos por refeição e aumentar a oferta No período de convalescença, o apetite aumenta. Assim, aumentar a oferta, oferecendo mais uma refeição ou aumentando a densidade calórica. Nas refeições salgadas, acrescentar 1 colher de sobremesa de óleo para crianças < 1 ano e 1 colher de sopa p/ maiores 1 ano
PROBLEMAS NA ALIMENTAÇÃO DE LACTENTES
Alergia alimentar
DIAGNÓSTICO:
- Verificação qual(is) é(são) o(s) alimento(s) em questão que causa(m) reação adversa
- Exclusão de outras causas de reação adversa (confusão alergia/intolerância à lactose)
- Identificação da sensibilização imunológica/anátomo-patológicas
Planejamento inadequado da terapia nutricional, tipo restrições exageradas ou desnecessárias podem causar comprometimento no crescimento pondero-estatural e desenvolvimento.
OBJETIVOS DO TRATAMENTO:
- Modificação da dieta
- Eliminação dos alérgenos envolvidos
- Emergência (EUA – 30000 reações anafiláticas relacionadas à alimentos /ano – 150 mortes/ano)
- Imunoterapia
Modificação da dieta:
- Prescrição da dieta de exclusão: semelhante à prescrição medicamentosa (despreparo)
- Educação familiar: olhar atentamente rótulos, evitar situações de risco (buffets), atendimento emergencial a situações de maior gravidade (anafilaxia);
- Pacientes, especialmente as crianças: raramente reagem a mais de um membro de mesma espécie botânica ou animal
Eliminação dos alérgenos envolvidos: Leite de vaca
- Fórmulas base proteína isolada de soja (10 a 20 % das crianças com APLV não toleram soja)
- Fórmulas extensamente hidrolisadas – contêm peptídeos < 1500 kDa e aminoácidos livres
- Fórmulas contendo L-aminoácidos
- Tentativa de troca de fórmula:
- Desaparecimento dos sintomas após 8 semanas da retirada do antígeno alergênico e 12 semanas após ocorre remissão da histologia intestinal.
Sensibilização múltipla a antígenos alimentares tem sido identificada em crianças com alergia à proteína do leite de vaca.
Reações adversas a outros alimentos em 31 a 75 % das crianças (mais freqüentes: ovo, amendoins, frutas cítricas, peixes e cereais)
10 % das crianças com APLV podem reagir à carne bovina
Alergia IgE mediada ao LV – risco elevado de persistir com reação adversa a outros alimentos (asma e rinoconjuntivite)FORMAS DE ALERGIA
Dermatite atópica – Qual o papel da alergia alimentar ?
- Estudou o desenvolvimento de sensibilização a alimentos em crianças com dermatite atópica;
- Coorte envolvendo 94 crianças seguidas até 7 anos de idade;
- Sensibilização a alimentos: eczema grave - 69%, eczema leve - 53 %
- Alimento mais freqüente: ovo
- Na maior parte das crianças a alergia a leite e ovo foi transitória o que não ocorreu com o amendoim .
Síndrome ou alergia látex-fruta:
- Estudos epidemiológicos em estados membros da União Européia e EUA revelaram que 2 a 5% dos profissionais da área de saúde são alérgicos ao látex;
- Látex e frutas apresentam antígenos comuns/ lisozima (polipeptídeo com PM= 27 Kd)
- Outros grupos de risco: pacientes com múltiplas cirurgias;
- Reações cruzadas entre os antígenos do látex e alguns alimentos (especialmente, frutas): banana, abacate, castanha, melão, kiwi, figo, tomate, morango, amora, framboesa e amendoim
Palatabilidade das fórmulas extensamente hidrolisadas – tempo de adaptação – aceitação adequada;
Avaliação criteriosa da ingestão alimentar (nutricionista) – decisão sobre a necessidade de suplementação medicamentosa de vitaminas, macro e micromineraisEVOLUÇÃO:
Alergia a proteína do leite de vaca:
- 45 a 56 % - remissão até 1 ano
- 60 a 77 % - remissão até 2 anos
- 84 a 87 % remissão até 3 anos
- 90 a 95 % remissão até 5 a 10 anos
Gastroenteropatia secundária LV – remissão de 98 % dos casos até 2 anos de idade
Alergia a amendoins, castanhas, nozes e frutos do mar - Desencadeamento a partir de 4 a 8 anos da remissão dos sintomas
Alergia a ovo:
- Alergia ao ovo por 2-2,5 anos – 11/25 (44%) resolução
- Maioria das alergias ao ovo não se mantém na idade escolar
Outros:
- Soja: 50–67%, seguimento de 1 a 2 anos
- Trigo: 33%
- Frutas: tempo muito curto (3 meses) – escassez de estudos
- Nozes, peixes, frutos do mar: manutenção na vida adulta
CONCLUSOES:
- A alimentação natural e um dos maiores privilégios da natureza humana, oferecendo ao recém-nascido uma fonte de nutrição, vitaminas e água incomparável com qualquer produto. O equilíbrio fantástico dos todos seus constituintes faz como ele seja o único adequado para o crescimento e desenvolvimento nos primeiros 4 meses de vida. Por enquanto, despeito ás pesquisas e formulas descobertas nenhum produto não tem a mesma qualidade e compatibilidade com as necessidades nutricionais da criança.
- A técnica de amamentação e uma das problemas mais importantes implicadas na saúde materna, saúde do bebe e continuação adequada do processo de aleitamento materno. A posição do bebe, a compliança da mãe a higiene dos seios, todos contribuam a uma alimentação ótima.
- A transformação dos precursores do sangue e do tecido intersticial em constituintes do leite e uma função das células da glândula mamaria. Enquanto a e exocitose e a transcitose são comuns, tanto em glândula mamaria quanto nas outras células secretórias do corpo, o mecanismo de síntese e secreção das gorduras e próprio e especifico. para glândula mamaria.
- LEITE FRACO NÃO EXISTE ! É uma das queixas mais comuns entre as lactantes e parece ser decorrente da associação entre o aspecto físico do leite materno e seu valor nutricional. O aspecto translúcido do leite no início de cada mamada é interpretado como ausência de substâncias nutritivas quando comparado ao aspecto opaco do leite de vaca. O profissional de saúde tem que combater esse preconceito perigoso e prejudicante, encorajando a mãe amamentar o bebe “ao pedido”
- Os motivos alegados pelas mães para não amamentar ou para interromper a amamentação precocemente, indicam que existe uma falta generalizada de conhecimento do processo fisiológico da lactação, e do fato de que a maioria das mães pode amamentar e produzir leite suficiente para o seu filho. A amamentação não é instintiva no ser humano - tem que ser aprendida - e, mães que aleitam precisam também de reforço e apoio constante
- O colostro tem um sistema imune de anticorpos bem diferente de aquilo do soro da mãe. Isso significa que, provavelmente a secreção dos fatores imunes do leite acontece localmente, dentro da glândula mamaria, então, não trata-se de um passagem passivo do soro materno no leite. O papel imune dos anticorpos do colostro materno e essencial e explica a baixa taxa de adoecimentos dos recém nascidos.
- O leite humano foi considerado o alimento ideal para a prevenção da alergia alimentar nas crianças com risco aumentado de alergia, sendo livre de proteinas estranhas da espécie. No entanto, estudos sobre o leite materno demonstrou que pelo leite materno podem ser transmitidas antígenos alimentares (proteinas do leite de vaca, proteinas do ovo) em quantidades mensuráveis, suficientes para sensibilizar.
- O leite materno reflete diretamente os sabores dos alimentos ingeridos pela mãe, principalmente os que apresentam sabor mais acentuado como alho, hortelã, álcool e baunilha. A exposição a estes sabores é um fator determinante na aceitação de alimentos após desmame, levando a criança a preferir alimentos já conhecidos.
- Os leites não humanos são todos baseados no leite de vaca – a matéria prima da alimentação artificial com leite de vaca mesmo ou das fórmulas industriais. O principio básico e a modificação físico-quimica – seja ela industrial ou caseira, para chegar mais perto possível do “padrão de ouro” – o leite materno.
- Existiu a tendência de chamar os leites não humanos de leites “humanizados” – a expressão foi abandonada, já que todos os cientistas e nutricionistas do mundo aceitaram que todos os preparados de leite para lactentes são imitações longe de ser perfeitas do leite humano, então, a noção de “formula” foi escolhida como a mais adequada.
- A proporção geral dos lactentes que beneficiam de aleitamento natural e de 67% nos primeiros meses de vida – no entanto, a proporção deles diminui vertiginosamente em volta do terceiro – quarto mês – o que constitui uma preocupação seria – isto foi um dos principais fatores que aumentou a necessidade dos preparados de leite e a patologia decorrente.
- Despeito aos avanços de processamento industrial, de estocagem, de esterilização e melhora das formulas de leite, as fórmulas tem serias deficiências em íons e princípios básicos, o que faz que o leite materno fica uma opção muito melhor para alimentação nos primeiros seis meses do lactente.
- Devido as necessidades nutricionais e calóricas padrão dos lactentes, como também para evitar a obesidade infantil, ou, pelo contrario, a desnutrição, varias organizações internacionais (COM/AAP e FDA nos Estados Unidos, ESPGAN e SCF – CEC na Europa, IFA, mais novo na America de Norte) ou nacionais impuseram regras obrigatórias para todos os fabricantes de fórmulas para lactentes, que estabelecem claramente a proporção e o conteúdo dos vários componentes do preparado utilizado. Brasil também, adotou regras básicas referentes a fabricação, estocagem e comercialização das fórmulas de leite, compatíveis com as normas internacionais.
- A suplementação com aminoácidos essenciais e obrigatória para qualquer formula de leite – isto vai compensar a falta de nitrogênio não protéico – muito baixo no leite de vaca, e vai melhorar a mielinização e o desenvolvimento do tecido nervoso.
- A única situação em qual uma formula de leite pode ser muito aproveitável e na situação em qual existem deficitos enzimáticos (tipo, intolerância a lactose) que necessita a administração de produtos livres de lactose. Praticamente a industria fabrica hoje uma variedade de fórmulas de leite para situações especiais, preparados infelizmente caros e as vezes difícil de arrumar.
- O necessário calórico da criança e o mínimo de calorias com qual a criança cresce.
- O melhor comprovante que o aporto calórico e adequado e uma curva de crescimento positiva
- O aporto calórico, sendo relacionado com a utilização adequada dos nutrientes, tem que ser reportado ao quantidade e qualidade dos princípios de assimilação. Valores baixas demais produzem insuficiência energética, e valores altas demais causam a utilização inadequada dos princípios.
- Existem princípios nutricionais que não podem ser sintetizados no organismo – sejam eles proteinas (aminoácidos essenciais), ácidos graxos essenciais ou vitaminas (caso da vitamina C). estes princípios tem que entrar no organismo pela alimentação. O aleitamento materno, na maioria das vezes, traz cada um dos princípios essenciais em quantidade suficiente, caso que a nutrição esteja feita pelas fórmulas do leite, a suplementação com estes princípios básicos s e obrigatória, sendo ate regulamentada internacionalmente.
- A digestão difícil e a imaturidade do tubo digestivo nos primeiros dois anos de vida pode prejudicar a saúde da criança, caso que o necessário de proteinas, água, vitaminas, lipídios e carboidratos for desconhecido ou ignorado. A desproporção dos princípios alimentares pode levar, no melhor caso ás doenças graves, as vezes invalidantes, mais também a morte da criança e possível. A negligencia alimentar e lamentável, especialmente sendo a alimentação natural a melhor modalidade de evitar tais incidentes – pelo menos nos primeiros 6 meses de vida
- Os lipídios da alimentação representam a mais importante fonte de energia, mas também tem um papel estrutural importantíssimo. O necessário de lipídios na alimentação nos primeiros dois anos de vida e a quantidade de lipídios que são necessárias para queimar 30-40% do necessário calórico.
- Na maioria dos casos, os oligoelementes apresentam um aspecto cumulativo, a quantidade deles aumentando diário, apesar das perdas. Quase cada elemento apresenta diferenças importantes em conteúdo desde o nascimento ate a idade adulta, e parece que, normalmente, cada lactente nasce com uma rezerva de oligoelementes que acaba em volta de 6-8 meses, quando vira dependente de aporto exterior.
- A proporção de água no corpo da criança e de 70-75%, maior que no corpo do adulto, em conseqüência, o necessário de água na idade pequena e bem maior que na idade adulta
- A diversificação alimentar tem que começar o mais tarde no 5-6 meses, enquanto depois esta idade o aleitamento não e mais suficiente para o desenvolvimento. Se o lactente não foi amamentado e foi alimentado com fórmulas a diversificação tem que ser feita mais cedo, em volta de 3 meses de idade..
- O principio básico na diversificação da alimentação e evitar os alimentos potencialmente alergênicos, pelo menos no primeiro ano de vida, seguindo com atenção os dez passos para uma boa alimentação exatamente como e previsto nas recomendações
- O primeiro alimento a ser introduzido tem que ser o suco de frutas – sendo que ele traz um forte abastecimento com vitamina C. A consistência do suco de frutas tem que aumentar progressivamente, para incentivar os primeiro movimentos de mastigação, realizando, desse jeito a transição do tipo de alimentação pela sucção á alimentação pela mastigação.
- A diversificação tem um papel fundamental no desenvolvimento da dentição do lactente e na maturação do tubo digestivo, apesar de solicitar muito um tubo digestivo ainda imaturo e expor o rim a um estresse suplementar pela osmose maior causada pelos alimentos.
- Uma vez iniciado na alimentação diversificada o organismo do lactente vai ser cada vez menos dependente do leite materno, apressando a ablactação. Mudanças no arsenal enzimático do lactente criam a possibilidade dele conseguir assimilar substancias com maior valor calórico o que pode influenciar positivamente o crescimento e o desenvolvimento.
- Cada alimento que vai ser introduzido tem que ser “aprovado” pelo próprio lactente. Se um alimento não esta bem recebido, não tem que insistir – ele pode ser incluído depois um tempo na alimentação do bebe.
- Não e recomendável fazer a diversificação com mais de um alimento, isso, primeiro porque se a criança vai desenvolver uma alergia ou uma intolerância não vamos saber qual e o produto causal, e também, dois alimentos novos podem ultrapassar a capacidade do tubo digestivo de prelucrar os princípios alimentares.
- Ate a idade de 4 meses o lactente tem que ser alimentado obrigatório com leite materno (o ideal) ou com leite em fórmulas. Antes desta idade a diversificação pode ser perigosa, causando distrofias ou desnutrição com risco de vida.
MISODOR, 27 DE MAIO 2008
BIBLIOGRAFIA:
- ALEITAMENTO MATERNO E FÓRMULAS INFANTIS Giselle Duailibe Zanchetta Escola Superior de Ciências da Saúde - ESCS
- COMO COLETAR E ARMAZENAR O LEITE MATERNO - Claudio Giulliano Alves da Costa (Médico - Pesquisador Associado do NIB/UNICAMP) Andréa Karla de Lima Alves (Nutricionista - Pesquisadora Associada do NIB/UNICAMP)
- JULIANA SILVA DE ALMEIDA Banco de leite humano
- MARTINS, J.F. Como e Porque Amamentar. São Paulo, SAVIER, 1984
- EUGEN CIOFU, CARMEN CIOFU – Esentialul In Pediatrie, Editura Medicala Amaltea, 2002 Bucharest, Romênia
- Nelson Tratado de Pediatria. 17.ed. 2 vol. Ricard E. Behrman, Robert Kliegman, Waldo E. Nelson. Elsevier. ISBN: 8535213961. 2005
- Pediatria Básica: Pediatria Geral e Neonatal. Tomo: 1. 9.ed. Eduardo Marcondes Flavio Adolfo Costa Vaz et al. Y. Okay Editora: Sarvier. ISBN: 8573781203. 2002
- Pediatria Básica: Pediatria Clínica Geral. Tomo: 2. 9.ed.Eduardo Marcondes, Flavio Adolfo Costa Vaz, Yassuhiko Okay , Jose Lauro Araujo Ramos. Sarvier. ISBN: 8573781327. 2003
- Pediatria Básica - Tomo III - Pediatria Especializada. Tomo: 3. 9.ed.. Ramos, José Lauro Araujo; Costa Vaz, Flávio Adolfo; Marcondes, Eduardo. ISBN: 8573781475. Sarvier 2004